El primer paso en el control de la alergia intenta identificar las sustancias que desencadenan la respuesta alérgica. A veces es obvio: su mascota un gato, se frota los ojos, y el bingo - Tus ojos son picazón y acuosa. O usted come colas de langosta en un buffet y pronto su garganta es la picazón y la hinchada. Pero la causa de una reacción alérgica no es siempre evidente. Puede ser que varias sustancias diferentes que afectan o que las sustancias diferentes están trabajando en diferentes épocas del año (ver Tabla 1). La gente es generalmente alérgica a sólo un pequeño puñado de sustancias. Aún así, a pesar de sus poderes deductivos, las causas de sus alergias pueden permanecer difícil de alcanzar, y su médico puede recomendarle que consulte a un especialista en alergias (ver "Al ver a un especialista", a continuación).
Hay un número de buena fe se acerca a las alergias, incluyendo el diagnóstico de varios tipos de pruebas cutáneas, pruebas de sangre, la eliminación o dietas de evitación, y la prueba de provocación (ver Tabla 2). Cada uno tiene ventajas y desventajas dependiendo de la naturaleza de la alergia y de su gravedad. También hay una serie de pruebas poco fiables, y otros que se deben evitar por completo (véase "Diagnóstico complementarias y alternativas").
Al ver a un especialista
Su médico de cabecera puede querer ayuda en el tratamiento de sus alergias. Él o ella puede referirle a un especialista en oído, nariz y garganta para el manejo de la rinitis y la sinusitis, al neumólogo para el manejo del asma, oa un dermatólogo si usted tiene urticaria o dermatitis. Un alergólogo también está capacitado para ver a la gente con estas denuncias y, además, cuenta con las herramientas y la capacitación para identificar los alérgenos ofensivos. Dado que las alergias afectan al sistema inmunológico, por necesidad del alergista ser experto en el funcionamiento del sistema inmunológico. Trabajar con un alergólogo-inmunólogo ayuda a los pacientes a controlar su enfermedad, lo que, a su vez, minimiza los efectos nocivos.
Para llegar a ser certificado por la junta para ejercer como especialista en alergias, el médico debe la formación de residencia primera completa, ya sea en medicina interna o pediatría y luego pasar dos o tres años estudiando las alergias y el sistema inmunológico en profundidad. La mayoría de los alergólogos se centran en el diagnóstico y tratamiento de las alergias en los adultos y los niños. Algunos tienen un particular interés y experiencia en el tratamiento de otras enfermedades inmunológicas.
Dile las cosas como son
La primera y más importante paso en cualquier diagnóstico está compilando una cuenta precisa de sus ataques de alergia. Los médicos llaman a esta cuenta de su historia. Las pruebas de alergia es eficaz sólo cuando usted y su alergista tiene una idea de lo que está tratando de detectar. Una descripción detallada de sus síntomas y las situaciones que los provocan es muy valiosa para desarticular las posibilidades. Esté preparado para describir no sólo la situación actual y lo que usted asume son los posibles alérgenos, sino también lo que pasó en su infancia y si los miembros de la familia tienen alergias. Es una buena idea para anotar su historial de alergia antes de su cita con su especialista en alergias, no sea que sin querer dejar de lado algo que puede ser importante.
Cuando visite a su especialista en alergias, estar preparado para responder a las siguientes preguntas:
¿Ocurren las alergias en un momento particular del año?
¿Qué tan temprano en el año empiezan los síntomas?
¿Cuándo terminan?
Están provocadas por hongos, polvo o los animales? Sea lo más específico posible. Por ejemplo, ¿están provocados por abono o un cuarto de baño con moho o el sótano?
Están provocadas por ciertos alimentos?
¿Los otros estímulos ambientales, tales como perfumes o aire frío, desencadenan sus síntomas?
Su médico necesitará los detalles de su entorno familiar y de trabajo y una lista de todos los medicamentos que está tomando, incluyendo los medicamentos, de venta libre, y los medicamentos y suplementos alternativos. Y usted tendrá que proporcionar los detalles de sus otras enfermedades médicas, ya que pueden influir en la gravedad y el tratamiento de sus alergias y viceversa. El valor de una historia detallada no se puede exagerar. Si Shortchange este paso inicial, es menos probable que llegar a lo que desencadena las reacciones alérgicas. También es importante correlacionar los factores desencadenantes que usted identifica con los identificados por las pruebas.
Después de que usted y su especialista en alergias de acuerdo en una lista de sospechosos probables, es el momento de pasar a las pruebas de alergia - por lo general para confirmar una sospecha en lugar de descubrir algo completamente nuevo, aunque esta posibilidad no debe ser descartada.
Tabla 1: ¿Cuáles son los síntomas de la alergia?El mismo alergeno puede desencadenar reacciones diferentes en diferentes individuos. Este cuadro resume algunos de los síntomas y factores desencadenantes comunes de alergias. | ||
Tipo de reacción | Síntomas | Los desencadenantes comunes |
La rinitis alérgica - estacional (heno fiebre ) o perenne (todo el año) | Estornudos, secreción nasal, comezón en la nariz, congestión nasal congestionada |
|
La conjuntivitis alérgica | , Ojos rojos y llorosos con picazón |
|
Alérgica del asma | Tos, sibilancias, opresión en el pecho, dificultad para respirar |
|
La dermatitis atópica ( eccema ) | Picazón, enrojecimiento, engrosamiento y descamación de la piel con pequeñas ampollas generalmente en los pliegues de los brazos y las piernas cuando se presenta en adultos, aunque a menudo más extensa, con el tiempo, la piel se vuelve más gruesa, escamosa y agrietada |
|
La dermatitis por contacto | De manera similar a la dermatitis atópica, pero en el sitio de contacto con la sustancia nociva | Alérgenos:
Irritantes:
|
Las alergias alimentarias | Urticaria (protuberancias con picazón en la piel, a menudo con un centro pálido rodeado de rojo, que varían en tamaño desde milímetros hasta varios centímetros), angioedema (hinchazón de la cara, labios, lengua conduce a cierre de la garganta), dolor abdominal y vómitos, rinitis, asma, empeoramiento del eczema |
|
Alergia a medicamentos | La urticaria, angioedema, anafilaxia, asma, enfermedad del suero |
Nota: Cualquier medicamento tiene el potencial de causar una reacción alérgica. |
Anafilaxia sistémica (choque alérgico) | Puede estar acompañada de disminución de la presión arterial que causa debilidad, visión de túnel, pérdida de la conciencia; puede ir acompañada de asma o inflamación de la garganta severo; podrá ir precedida de síntomas de alergia más leves como rinitis, asma leve o ronchas, puede causar la muerte |
|
Las pruebas cutáneas de hipersensibilidad inmediata
Las pruebas cutáneas, que están diseñados para detectar anticuerpos IgE, son el enfoque de las pruebas más comunes, ya que pueden confirmar la sensibilidad a una gran variedad de alergenos forma rápida, fácil y económica.
Las pruebas cutáneas funcionan mediante la introducción de una pequeña cantidad de un extracto de algo a lo que usted puede ser alérgico a la capa superficial de la piel, donde se encuentran las células cebadas vigilantes, recubiertas de IgE. Al entrar en contacto con un alergeno causante, la IgE reconoce el alérgeno y desencadena los mastocitos liberan su contenido, lo que conduce a una, hinchazón roja que pica dentro de 10 a 15 minutos. Esta reacción alérgica localizada es típicamente del tamaño de una moneda de diez centavos y tiene una duración de varias horas.
Debido a que la principal sustancia que causa esta respuesta es la histamina, es esencial que no tome cualquier antihistamínico durante al menos 72 horas (una semana para los de acción más larga, más nuevos antihistamínicos) antes de la prueba. Ciertas otras drogas contrarrestar los efectos de la histamina y pueden hacer la prueba inútil, por ejemplo, los antidepresivos tricíclicos como la amitriptilina o nortriptilina, y antieméticos como la proclorperazina. Debido a la forma en que funciona, la prueba de la piel sólo recoge las verdaderas alergias mediadas por IgE y los mastocitos. No será, por ejemplo, el diagnóstico de intolerancia a la lactosa, lo que refleja una falta de una enzima específica en el revestimiento del intestino.
Prick test
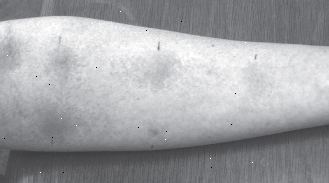
Este tipo de prueba de la piel implica la punción de la piel en la espalda o en la parte interior del antebrazo y la introducción de una pequeña cantidad de alérgeno. Si usted es alérgico a ese alergeno en particular, la respuesta inequívoca de enrojecimiento e inflamación con comezón aparecerá en cuestión de minutos (ver Figura 2). Las ventajas de la prueba de punción son que la prueba es virtualmente instantánea y muy específica. Se mostrará rápidamente si usted es alérgico al polen de hierba y con la misma rapidez descartar la proteína que se encuentra en la caspa de su gato. La prueba de punción tiene un rango de sensibilidad de 85% a 87% y una especificidad de 79% a 86% cuando se compara con otros métodos. Esto significa que "pierde" alérgenos sintomáticos alrededor del 15% de las veces. La mayoría de los alergólogos se basan en las pruebas cutáneas como el método diagnóstico inicial preferido para identificar los alérgenos ofensivos debido a la facilidad, la seguridad, el costo y la disponibilidad inmediata de los resultados.
Figura 2: Una prueba de punción positiva
Para una prueba de punción, el médico utiliza una aguja para pinchar suavemente la piel para que absorba gotas de diferentes alergenos y, a continuación, se examina la piel un poco más tarde para cualquier enrojecimiento o hinchazón. |
Prueba intracutánea
Para esta prueba, el alergeno se inyecta bajo la piel, en la parte posterior o en el brazo. Dado que esta prueba es útil cuando la prueba de punción no ha confirmado la sensibilidad a un alérgeno que su historial o un patrón de exposición sugieren, podría tener la tentación de pasar por alto la prueba de punción e ir directamente a la prueba intradérmica - pero no lo hace. Con un poco de pruebas de alergia, siempre hay un pequeño riesgo de que la reacción se vaya de las manos y el resultado en la anafilaxia. Esta reacción rara, potencialmente mortal se produce normalmente con la prueba intradérmica cuando el paciente no haya sido ya objeto de una prueba de punción.
Los falsos positivos
Cuando los resultados de las pruebas indican una reacción a una sustancia que no le causan los síntomas alérgicos, se llama un falso positivo. Por ejemplo, es posible que un resultado positivo a la ambrosía, pero no tiene síntomas de las alergias en el otoño. Esto indica que tiene anticuerpos IgE contra ambrosía, pero que la alergia no es lo suficientemente grave como para causar síntomas. De hecho, alrededor del 30% al 40% de la población tiene pruebas cutáneas positivas a alergenos inhalados comunes, pero menos de la mitad de ellos recibe en realidad los síntomas de alergia de las sustancias que provocaron los resultados positivos de la prueba. El problema de los falsos positivos es aún mayor con la prueba intradérmica, por lo que es esencial para comparar los resultados obtenidos con su historia y hablar de ellos con su especialista en alergias. Análisis de alimentos tiene un 30% y un 50% de incidencia de falsos positivos, lo que hace que sea importante para poner a prueba sólo para alimentos que había comido en todo el tiempo que sus síntomas aparecieron.
Las pruebas cutáneas para las reacciones de hipersensibilidad retardada
Otro tipo de prueba cutánea, la prueba del parche, detecta la hipersensibilidad por contacto. En esta prueba, un producto químico que podría ser responsable de la dermatitis de contacto se coloca sobre la piel bajo un vendaje durante 48 horas. Durante ese tiempo, es importante no mojar el parche. Al final de las 48 horas, el parche se elimina y el alergólogo o dermatólogo busca una elevada, erupción de color rojo, a menudo con pequeñas ampollas, que se puso el parche. Debido a que la reacción es a veces en su punto máximo a las 72 horas, se le pedirá que regrese al día siguiente para "leer" la prueba del parche nuevo.
Dependiendo de qué producto o productos químicos son sospechosos de causar el dermatitis de contacto, puede recibir un solo parche o, más comúnmente, un conjunto fabricado comercialmente de parches. Un ejemplo es la prueba de capa fina de uso rápido epicutánea (VERDADERO), que tiene tres paneles separados de los productos químicos, lo que permite la evaluación de las 30 causas más comunes de dermatitis de contacto.
La prueba de parche también ha demostrado ser útil en el diagnóstico de ciertas alergias a los alimentos no-IgE, como el huevo o eczema inducida leche y una enfermedad menos común llamada esofagitis eosinofílica.
Análisis de sangre (RAST)
Aunque las pruebas cutáneas son las pruebas de elección para las reacciones mediadas por IgE, un análisis de sangre llamado RAST, que significa prueba radioalergosorbente, detectará la cantidad de anticuerpos IgE circulantes en la sangre. El RAST original utilizó un anticuerpo marcado con un elemento radiactivo para detectar IgE. Las pruebas modernas utilizan etiquetas de los químicos en lugar de radioactividad para detectar IgE, pero el nombre se ha pegado RAST.
Los análisis de sangre son generalmente menos sensible que la prueba de punción, y los resultados no están disponibles de inmediato. Pero RAST es una opción para las personas que no pueden interrumpir el tratamiento con antihistamínicos o antidepresivos tricíclicos, los que tienen un alto riesgo de anafilaxis con la prueba de punción (debido a alergias mortales), y aquellos cuya piel se ve gravemente afectada por el eczema. Los resultados del RAST tardan más en llegar, y la prueba cuesta más que las pruebas cutáneas. RAST también es menos sensible que las pruebas de la piel, lo que significa que un resultado positivo es más significativo que una prueba negativa. Aunque estos análisis de sangre son cada vez más sensibles, por ahora las pruebas cutáneas sigue siendo el estándar de oro para el diagnóstico de las alergias.
Las dietas de eliminación y los desafíos alimentarios
Debido a la compleja gama de ingredientes en los alimentos que comemos, el diagnóstico de alergias a los alimentos puede ser complicado. A veces el diagnóstico es obvio - si usted comer un gran plato de colas de langosta y tiene una fuerte reacción en cuestión de horas, el culpable es probablemente la langosta. Sin embargo, si usted tiene una reacción después de comer varios tipos de mariscos en la fuente de los pescadores, las pruebas de alergia a los alimentos puede ayudar a determinar lo que los peces que tendrás que evitar en el futuro y lo que usted puede seguir comiendo. Para algunos alimentos, los investigadores han sido capaces de definir la probabilidad de una reacción alérgica por el tamaño de la hinchazón en una prueba de la piel o el nivel de anticuerpos IgE detectado por RAST. Sin embargo, esto no siempre es así, ya veces se necesitan otros enfoques.
Las dietas de eliminación
Una manera para determinar si un alimento está causando sus alergias o hacerlos peor (por ejemplo, si usted sospecha que los productos lácteos o huevos están provocando de su niño eccema ) es eliminar ese alimento de la dieta por un período de dos a tres semanas. Dependiendo del alimento en cuestión, esto puede no ser tan fácil como parece. Por ejemplo, los huevos y la leche se encuentran en muchos alimentos comunes, tales como panes y comidas congeladas. Y los componentes de los huevos y la leche a veces pasan por nombres que no son tan fácilmente reconocibles, como la lactoalbúmina, caseína o suero de leche, en el caso de la leche. Si evitar la comida trae alivio, puede volver a introducir con cuidado la comida para ver si los síntomas empeoran. Incluso entonces, el diagnóstico puede no ser cierto.
Desafíos alimentarios
El estándar de oro para el diagnóstico de alergia a los alimentos en estas circunstancias es un reto doble ciego controlado con placebo de alimentos. En esta prueba, el médico solicita la farmacia para compensar soluciones o cápsulas que contenían los alimentos sospechosos o un placebo inerte. Cada uno se administra al paciente en orden aleatorio, y luego esperar a ver qué pasa. Para asegurar una evaluación objetiva, ni el médico ni el paciente sabe lo que se le está dando.
Las dietas de eliminación y ensayos de ataque de cualquier tipo sólo debe hacerse bajo estricta supervisión médica por quienes son expertos en las técnicas y preparados para tratar posibles anafilaxis potencialmente mortales.
Desafíos de la droga
Aunque cualquier medicamento puede producir una reacción alérgica grave, la causa más frecuente de anafilaxia inducida por fármacos es la penicilina, seguida por la aspirina y los fármacos antiinflamatorios no esteroides (AINE). Con el fin de determinar si usted es alérgico a un medicamento en particular, un alergólogo realizará un desafío de las drogas. Esto implica que la exposición a una pequeña cantidad de la droga, por lo general a través de pruebas de la piel, y se realiza bajo estricta supervisión médica. Sin embargo, este enfoque no es muy exitoso en la detección de la sensibilidad a los AINE.
Algunas personas son alérgicas a los preservantes a base de huevo se utiliza en muchas vacunas. Si usted sabe que usted es sensible a los productos de huevo, asegúrese de mencionar esto cuando le vayan a hacer de rutina las vacunas y las vacunas de refuerzo.
Tabla 2: pruebas de alergia | |
Prueba | Propósito |
Las pruebas cutáneas | |
Prick test | La prueba más comúnmente utilizada para detectar las alergias mediadas por IgE, especialmente la rinitis alérgica y el asma alérgica. También se utiliza para las alergias alimenticias y algunas alergias a los medicamentos. Una prueba muy alergeno-específica y sensible. |
Inyección intracutánea | El siguiente paso en la detección de alergia mediada por IgE. Más sensible pero menos específica que la prueba de punción, con más falsos positivos. |
Test de parches | Se utiliza principalmente para detectar T dermatitis de contacto mediada por células. |
Análisis de sangre | |
RAST (prueba radioalergosorbente) y sus derivados | Se utiliza para detectar alergias mediadas por IgE. No es tan sensible como la prueba de punción, pero útil para las personas que son incapaces de tener una prueba de la piel. |
Alimentos y drogas pruebas | |
Dieta de eliminación | Ayudas en el diagnóstico de las alergias o intolerancias alimentarias. |
Prueba de provocación | A veces se utiliza para demostrar definitivamente a medicamentos oa alimentos alergias. Para las alergias alimentarias, se utiliza un desafío alimentario simple o doble ciego controlado con placebo. |
Pruebas no comprobados | |
| Estas pruebas no han sido probados para la prueba de alergia, son ineficaces, o (como con las pruebas de provocación-neutralización) son potencialmente peligrosos. |
Diagnósticos complementarios y alternativos
Aunque algunas personas alérgicas están inclinados a buscar pruebas diagnósticas complementarias y alternativas, estos no son recomendados - y por buena razón. Hasta ahora, el diagnóstico alternativos no se han demostrado su eficacia. Algunos de los métodos que se describen a continuación son inofensivos, pero costoso y puede ralentizar el proceso de diagnóstico, lo que retrasa la aplicación del tratamiento de la alergia eficaz. Otros son perjudiciales o incluso peligrosas. Las siguientes evaluaciones fueron publicados en 2004 en la revista Allergy.
La prueba del pelo: Se utiliza para las alergias alimentarias. Ineficaz para el diagnóstico de alergias.
-Anticuerpo IgG pruebas específicas: Se utiliza para las alergias alimentarias. Los intentos para que coincida con la cantidad y las proporciones de los anticuerpos IgG en la sangre con alergias específicas. Debido a que los anticuerpos IgG contra antígenos de los alimentos comunes se pueden encontrar tanto en individuos sanos y alérgicos, la prueba no es útil.
Kinesiología: Se utiliza para los alimentos y las alergias de insectos. El paciente sostiene una botella que contiene el alergeno, mientras que se mide la potencia muscular del brazo. No más fiable que adivinar.
Ensayos citotóxicos: Se utiliza para las alergias alimentarias. Una muestra de sangre se mezcla con los alimentos en un tubo de ensayo de modo que las células blancas de la sangre se pueden ver para ver si cambian de forma. No hay base científica para esta prueba.
Pruebas electrodérmica: Se utiliza para la alimentación y las alergias respiratorias. El método consiste en medir los impulsos eléctricos a través de un electrodo colocado en la piel de alguien como la persona está expuesta a diversos alergenos, en busca de reactividad a estas sustancias. Un número de estudios científicos han demostrado que es ineficaz.
Iridología: Se utiliza para el asma. El ojo del paciente es examinada, y el diagnóstico se basa en la lectura de un gráfico que traza supuestas propiedades de diagnóstico de áreas del iris. No probado científicamente.
Provocación neutralización: Se utiliza para la alimentación y otras alergias. Una persona que se inyecta con un alimento u otro alergeno sospechoso. Si el individuo experimenta una reacción alérgica, él o ella se inyecta con más de lo mismo alérgeno para "neutralizar" la reacción. Esto puede causar anafilaxis potencialmente mortales.
Consulte con la Junta Europea de Alergia e Inmunología (www.abai.org) para ver si su "alergista" está certificado en esta subespecialidad médica.