Ojalá tuviera un dólar por cada vez que oigo a alguien decir: "Oh, es sólo una alergia." Después de un par de décadas como un alergista que atiende pacientes todos los días, te puedo asegurar que las alergias pueden ser un problema de salud debilitantes y causar daños permanentes. Dicho esto, es importante saber que los mejores tratamientos, más seguros están ahora disponibles para los millones de personas con alergias y asma alérgica. Las cifras son alarmantes: las enfermedades alérgicas afectan a 20% de la población de los EE.UU.. Más de 20 millones de personas tienen asma, y más del 70% de las personas con asma también tienen alergias. La rinitis alérgica, el tipo de alergia que hace funcionar su nariz, da cuenta de casi 17 millones de visitas al médico cada año.
Permítanme compartir con ustedes lo que comparto con mis pacientes en una base diaria. Una alergia es lo que sucede cuando el mecanismo de defensa del cuerpo, el sistema inmunológico, obtiene sus mensajes codificados. Normalmente, el sistema inmunitario defiende de invasores peligrosas, tales como bacterias y virus. Pero una respuesta alérgica se produce cuando el sistema inmune trata de defender el cuerpo contra algo que no suele ser peligrosa, como el polen. En ese sentido, la respuesta del sistema inmune es anormal.
Hemos aprendido mucho acerca de cómo funciona el sistema inmune durante una reacción alérgica. Un avance importante es que ahora sabemos que hay mucho más a él que la liberación de histamina, una de las sustancias involucradas en una reacción alérgica. La inflamación también juega un papel importante, junto con un reparto considerable de jugadores químicos. Además, la inflamación que se produce en un ataque de alergia no se limita a hacer sentir miserable por el estrechamiento de las vías respiratorias, sino que también puede causar daño tisular real. Si no se trata, este daño puede ser irreversible.
Al mismo tiempo, la investigación médica ha puesto a disposición una gran cantidad de medicamentos eficaces y seguros. Ahora tenemos medicamentos que pueden tratar la inflamación en el largo plazo. Y esto me lleva a mi razón para el optimismo: las personas alérgicas crónicas pueden tomar con seguridad los medicamentos siempre y cuando los necesitan para controlar sus síntomas, mejorar su calidad de vida, y prevenir daño permanente.
Este informe incluye la mayor parte de la información que proporciono a mis pacientes - a saber, las formas de obtener los síntomas de alergia bajo control y vivir la vida más plenamente.
¿Qué hacer con las alergias
En primavera, cuando los árboles estallan con hojas, flores abiertas, y el polen toma vuelo, estás distraído por estornudos, mocos, y picazón en los ojos? En verano, te alejas de la brisa y ocultar en el interior? Durante todo el año, ¿te libran una batalla constante contra los efectos de los ácaros del polvo o caspa de las mascotas? Si es así, usted está familiarizado con los síntomas de un ataque de alergia. Pero si usted está afligido con alergias estacionales o soportar los síntomas durante todo el año, usted no está solo. La Academia Europea de Alergia, Asma e Inmunología (AAAAI) estima que 40 millones de 50 millones de personas sufren de enfermedades alérgicas.
Miseria Alergia tiene un alto precio de etiqueta. El Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID) estima que el costo de atención médica directa anual de las enfermedades alérgicas crónicas es de 15€ millones. Luego están los costos indirectos, que incluyen jornadas de trabajo perdidas, perdidas de tiempo escolar, y las actividades de ocio acortadas. Y la situación es cada vez peor: en los países industrializados occidentales y las zonas muy urbanizadas de otros países, en los casos de reacción alérgica - respuesta inmune muy sensible del cuerpo a una sustancia inofensiva - están en aumento. Además, los científicos creen que las consecuencias del cambio climático para la enfermedad alérgica (ver "Las alergias y el cambio climático") son propensos a ser significativo.
Las alergias pueden ir desde molestias irritantes para enfermedades debilitantes crónicas. Incluso pueden ser potencialmente mortales, como en el caso de un choque alérgico (anafilaxia). Debido a su potencial gravedad y la prevalencia cada vez mayor, las reacciones alérgicas han sido el foco de una investigación rigurosa. Este trabajo ha dado lugar a una mayor comprensión de la naturaleza compleja de reacciones alérgicas, que a su vez ha dado lugar a las opciones de tratamiento más eficaces. Mientras que las alergias todavía no se pueden curar o prevenir, los médicos están aprendiendo más sobre cómo controlar los síntomas con éxito. Esto significa que, con el tratamiento, no sólo se sentirá mejor, pero también menos probabilidades de sufrir el daño permanente al tejido que las alergias no controladas pueden causar con el tiempo.
Cinco categorías principales de alergia | ||||
Aunque hay muchas sustancias (alérgenos) que desencadenan reacciones alérgicas en los seres humanos, estas cinco categorías representan la mayoría de los casos. | ||||
Polen | Excrementos de insectos | La caspa de mascotas | Las esporas del moho | Alimentos |
Las alergias que van y vienen con la temporada suelen ser provocados por el polen de las plantas. | La vida urbana en las viviendas infestadas de cucarachas va de la mano con las alergias. | Gatos adorables pero estornudar inductores y otros animales peludos son una causa común de alergia. | Una fuente oculta de esporas de moho es el suelo húmedo de las plantas de interior. | El maní es un desencadenante común de alergias a los alimentos. |
¿Por qué es usted alérgico?
Las reacciones alérgicas son respuestas inapropiadas, exageradas montados por el sistema inmune del cuerpo contra una sustancia inocua. Tomar polen de ambrosía, por ejemplo. Polen de ambrosía no es venenosa, infecciosa, o de alguna manera perjudicial para los seres humanos. Pero en algunas personas, se desencadena un ataque del sistema inmune - una reacción alérgica. Cuando esto sucede, el polen de ambrosía (o cualquier otra sustancia que se ofende capaz de desencadenar una respuesta alérgica) se llama un alérgeno.
Usted puede desarrollar alergias en cualquier momento de tu vida. Las alergias se desarrollan típicamente por dos razones: en primer lugar, usted puede estar predispuesto genéticamente a ser alérgico, en segundo lugar, los factores de su entorno, sobre todo cuando se es joven, puede hacerlo más susceptible. La mayoría de las alergias son causadas por una combinación de estas influencias genéticas y ambientales. Con menos frecuencia, las alergias son causadas por bacterias o virus.
Sus genes
Mientras que muchas personas sufren de alergias, la mayoría no. En Europa, uno de cada cinco personas es una víctima de la alergia. Si usted es uno de los desafortunados, culpar a tus padres. Muchas personas tienen una predisposición genética a ser alérgico. Por ejemplo, un niño con un padre que tiene alergia tiene un riesgo del 50% de desarrollar alergias. Y este riesgo aumenta al 70% si ambos padres del niño son las personas alérgicas.
Una persona con una predisposición genética a las alergias se dice que es "atópica" (véase "¿Qué hay en un nombre?" Más abajo) y más propensos a sufrir de alergias infantiles conocidas como enfermedades atópicas. La dermatitis atópica suele aparecer primero en los niños muy pequeños con la firma picazón, sarpullido rojo de eczema. Cuando se convierten en niños pequeños, estos niños son más propensos a desarrollar los síntomas - estornudos, secreción nasal y congestión - de la enfermedad atópica. Y muchos entonces llegan a desarrollar los síntomas pulmonares asociados con el asma atópica en un cinco o seis años. A diferencia de las alergias de la primera infancia a ciertos alimentos, estas alergias particulares rara vez desaparecen cuando los niños crecen. En consecuencia, las personas que son atópica son típicamente afectados por uno o más tipos de alergia a lo largo de sus vidas. Aunque no son exactamente lo mismo, las enfermedades atópicas se conocen como enfermedades alérgicas a menudo.
¿Qué hay en un nombre?Alergia y atopia no son sinónimos. Alergia describe la hipersensibilidad de un individuo a un alérgeno en un segundo o subsiguiente exposición después de una exposición inicial sin incidentes, lo que significa que te saldrás con ella la primera vez pero no la segunda. Atopia significa que está genéticamente predispuesto a ser alérgico a ciertos alergenos desde el principio. Aunque las personas que son atópicos tienen una predisposición a reacciones alérgicas, tenga en cuenta que la predisposición no es una sentencia automática. Usted puede ser uno de los afortunados que tiene una predisposición genética, pero que no llegan a desarrollar alergias. Lo contrario también es cierto: no se puede estar predispuesto genéticamente, sin embargo, desarrollar alergias de todos modos. |
Su entorno
Los genes por sí solos no son suficientes para causar alergias. Las circunstancias de su primera infancia aparentemente influyen en cómo será la probabilidad de desarrollar alergias. Por ejemplo, si tiene hermanos, su lugar en los asuntos de orden de nacimiento. Los niños que tienen tres o más hermanos o hermanas mayores son menos propensos a desarrollar alergias que los hermanos nacidos antes. Los científicos creen que esto se debe a los hermanos menores están más expuestos a los gérmenes pasan alrededor de los hermanos y hermanas mayores. La exposición a una gama más amplia de primeros gérmenes en la vida puede amortiguar la tendencia del cuerpo para activar la respuesta alérgica. Del mismo modo, los niños en la guardería, que están expuestos a los gérmenes ya que vienen en contacto con muchos otros niños, parecen menos propensos a desarrollar asma. Alguna vez se pensó que la lactancia materna dio un hijo algún tipo de protección contra el desarrollo de alergias, pero esta teoría es ahora controvertido. Un estudio realizado en 2007, por ejemplo, sugirió que no existe una asociación clara entre la lactancia materna y las alergias, y que otros factores, como el sexo del bebé, y si los padres tienen una predisposición genética a las alergias, juegan un papel más importante.
Hog lavar?No, parece ser cierto que la exposición temprana a los gérmenes en las granjas, en las familias numerosas, o incluso en la guardería puede ayudar al sistema inmunológico de un niño se desarrolla adecuadamente, defendiéndose de una tendencia a reacciones alérgicas. |
La exposición temprana a los gérmenes y alérgenos
¿Por qué son las reacciones alérgicas en aumento en los países industrializados occidentales, pero no en otras regiones, como las zonas rurales de África y Asia? Hay varias teorías, pero muchos expertos ven el aumento de las alergias como el precio del éxito occidental. Plomería moderna, casas más limpias, y la introducción de los antibióticos y las vacunas han causado un descenso en las enfermedades de la infancia en los países desarrollados durante el último siglo o así. Esta caída ha provocado que los niños que viven en estos países no se vean expuestos a tantos gérmenes, eran niños de épocas anteriores o los niños que hoy viven en las enfermedades menos sanitarias en los países menos desarrollados. Y sin la suficiente exposición a estos "chicos malos" en la primera infancia, ciertos componentes del sistema inmunitario en desarrollo no se desarrollan correctamente.
Esta teoría de que las alergias son el resultado de una menor exposición a gérmenes del mal en la primera infancia se conoce como la "hipótesis de la higiene". La idea proviene en parte del trabajo de los investigadores que estudiaron los niños pequeños que viven en las granjas. Los investigadores concluyeron que los niños campesinos toleran mejor los alérgenos en su entorno después de su temprana exposición a largo plazo al lodo del corral y la leche no pasteurizada de granja. Sugirieron que la endotoxina, una sustancia química que se encuentra en bacterias comunes en el estiércol de granja, estimula la respuesta inmune protectora de los niños.
Las primeras versiones de la fecha hipótesis de la higiene desde mediados de 1960. Desde entonces, muchos estudios han puesto a prueba los vínculos entre la exposición temprana a la suciedad, las células del sistema inmune y las enfermedades alérgicas. El consenso entre los investigadores de hoy en día es que los fundamentos de la hipótesis original son sólidos. Las ganancias en la comprensión del sistema inmunológico han ayudado a refinar su pensamiento. En 2006, por ejemplo, investigadores en Finlandia investigaron si simplemente no estar cerca del suelo podría explicar el aumento en atópica y enfermedades alérgicas en los entornos urbanos. La vida urbana reduce la exposición a organismos bacterianos como saprófitos que prosperan en el suelo y la vegetación. Los científicos finlandeses analizaron muchos estudios sobre atópica y las enfermedades alérgicas de diversas partes del mundo y también llevan a cabo sus propios análisis de la creciente utilización de asfalto en Finlandia más de tres décadas, junto con una disminución en la población finlandesa agricultor 1966-2000. Ellos encontraron una correlación entre el aumento del asma y la rinitis alérgica y una disminución de la exposición al suelo, y llegaron a la conclusión de que el aumento de los atópica y la enfermedad alérgica se asoció con la desconexión de la vida urbana de la tierra y sus productos.
Tomando un enfoque diferente, los investigadores observaron que tras la reunificación de Alemania Oriental y Occidental, la fiebre del heno y el asma estacional fueron menos comunes en los niños que habían pasado sus primeros años en menos opulenta Alemania Oriental. Después de que el aumento en el nivel de la Alemania Oriental de la vida después de la reunificación, la fiebre del heno aumentó entre los niños de Alemania del Este. Al igual que con el ejemplo de la vida-en la finca, los investigadores atribuyen el estilo de vida occidental más saneado para el aumento de las enfermedades alérgicas.
Sin embargo, los expertos no recomiendan que los padres exponen deliberadamente a sus hijos a la tierra en una edad temprana para proteger contra las alergias, porque el suelo contiene una multitud de organismos, algunos de ellos potencialmente dañino.
Antígenos y alérgenosCualquier sustancia que provoca una respuesta del sistema inmunológico - es decir, el sistema inmunológico convoca a sus tropas y se involucra en una lucha para derrotar a lo que considera un invasor "no-yo" - se llama un antígeno. Cuando el resultado de la llamada a las armas es una reacción alérgica, el antígeno se considera que es un alérgeno. |
¿Qué es una reacción alérgica?
Alergias pertenecen a una categoría de respuestas del sistema inmunitario llamadas respuestas de hipersensibilidad. De hecho, si el sistema inmune no está implicada, no es, médicamente hablando, una alergia.
La gente suele confundir las reacciones a sustancias irritantes en el medio ambiente - como una nariz que moquea irritado por el aire frío, humo o perfumes - con una verdadera reacción alérgica, tales como la fiebre del heno, en la que las células del sistema inmune responde a un alergeno, como la ambrosía. Algunas personas desarrollan una erupción roja que pica después del contacto con ciertas sustancias químicas, como un detergente para la ropa áspera, pero si el sistema inmunológico no está involucrado, es una irritación, no una alergia. Del mismo modo, una persona que sufre de hinchazón y diarrea después de beber leche o comer productos lácteos puede tener una intolerancia, no una alergia, a la lactosa, un azúcar natural que se encuentra en la leche de vaca, ya que carecen de las enzimas necesarias para digerir la lactosa (ver "intolerancias Tolerar, "a continuación).
Una reacción alérgica puede ocurrir casi instantáneamente, o puede ocurrir después de horas o días. Esto define el tipo de respuesta como una reacción de hipersensibilidad inmediata o retardada.
La inmunidad innata, el tipo de inmunidad todo el mundo nace con el, es la respuesta activa por primera vez del cuerpo de gérmenes (patógenos). La inmunidad innata desencadena una respuesta inflamatoria rápida a un invasor "no-yo". El tiempo de respuesta es típicamente dentro de 12 minutos de exposición al alergeno. La respuesta innata y luego lanza el siguiente línea de defensa, la respuesta inmune adaptativa. El sistema inmune adaptativo, lo que requiere "escolarización" en nuestros primeros años para que pueda reconocer patógenos cuando se encuentra con ellos, toma más tiempo para activarse - pero una vez que es, es inmensamente poderoso.
Intolerancias TolerarLas personas a menudo confunden la intolerancia con la alergia. Una forma de definir la intolerancia es por decir lo que no es: no es una respuesta exagerada del sistema inmunológico. Típicamente se trata de una respuesta a una sustancia química o la consecuencia de una insuficiencia de un compuesto natural. Para algunas personas, la cafeína, la teobromina y metilxantina en el té, café, chocolate, cacao y causar síntomas de reflujo ácido, nerviosismo o insomnio. Los productos químicos en el vino tinto pueden causar migrañas en algunas personas; glutamato monosódico (MSG), a veces presente en los platos chinos o los alimentos procesados, molesta a otros - aunque este último no es tan común como la gente tiende a pensar que es. Otras personas sufren molestias de los productos lácteos porque sus cuerpos producen poco o nada de lactasa (la enzima que descompone la lactosa en la leche), una enfermedad que puede empeorar con la edad. Al igual que con las alergias, la evitación es la primera línea de tratamiento para la intolerancia. Estrategias específicas pueden ayudar a aliviar la intolerancia. Por ejemplo, para la intolerancia a la lactosa, puede ser capaz de aumentar sus niveles de lactasa al tomar suplementos de venta libre disponibles en las tiendas de venta al por menor, aunque los beneficios son variables. Si usted sufre de trastornos digestivos, consulte con su médico en lugar de tratar de autodiagnóstico. |
Reacciones de hipersensibilidad inmediata
En personas alérgicas, las células del sistema inmune que normalmente ayudan a defenderse de los gérmenes pueden llegar a ser hiperactiva y responder de manera inapropiada y muy rápidamente a sustancias inofensivas conocidas como alergenos.
Claves para este proceso son las células T helper 1 (Th1) y 2 (Th2). Estos glóbulos blancos circulan por el resto de jugadores de la circulación sanguínea y de alerta del sistema inmunológico que el cuerpo puede estar bajo el ataque de los gérmenes invasores. Las células Th1 manejan ciertos tipos de infección viral y bacteriana, mientras que las células Th2 ayudan en la eliminación de ciertos parásitos. La investigación ha identificado un tercer tipo de célula T auxiliar denominada Th17, que parece tener un papel en la respuesta alérgica.
En las enfermedades alérgicas, este proceso va mal en al menos dos formas. En primer lugar, las células Th2 dominan, lo que significa que son más propensos a responder que las células Th1. En segundo lugar, el cuerpo pone en estas respuestas Th2 a sustancias que no son realmente perjudiciales, como el polen y la caspa de los animales. En respuesta, las células Th2 producen sustancias y reclutan otras células - células cebadas y eosinófilos - que se involucran en una reacción alérgica. Las proteínas producidas por la célula Th2, llamadas citoquinas, orquestan la respuesta alérgica.
Otra consecuencia de la activación de células Th2 es que otro tipo de célula blanca de la sangre, la célula B, la función inmune esencial a la normalidad, se estimula para producir un anticuerpo llamado inmunoglobulina E (IgE). Y eso significa problemas para la próxima vez que el cuerpo considera al mismo alergeno - aquellos anticuerpos IgE están listos y esperando para atacar.
Las alergias y el cambio climáticoLa mayoría de los científicos creen que el cambio climático influencia humana ya está en marcha. Además de las muchas ramificaciones desafortunados que tal cambio es probable que traiga, añadir uno más: el probable aumento de las enfermedades alérgicas. En un estudio de 2008 sobre el cambio climático y las enfermedades alérgicas, los investigadores estudiaron cómo los cambios en la temperatura podrían alargar las temporadas de cultivo y que los árboles y las plantas se beneficiarían. Llegaron a la conclusión de que la cantidad de alergenos en el aire aumentaría y la calidad general del aire disminuiría debido a la contaminación en el aire. Más polen significaría enfermedad más alérgica, la contaminación y el ozono troposférico más aire podría exacerbar el asma. Este proceso ya ha comenzado. Por ejemplo, las investigaciones han demostrado que el cambio climático que ya ha tenido lugar permite a una planta de ambrosía de hoy para producir significativamente más polen por planta que su predecesor de hace 100 años. Eso es una mala noticia para las personas con alergias de otoño. Si ha notado sus alergias surgiendo durante la temporada de ambrosía más que antes, por lo menos sabes una de las razones por qué. |
El papel de los anticuerpos
Los anticuerpos representan la versatilidad asombrosa del sistema inmune para reconocer una miríada de sustancias extrañas "no propio". Cada anticuerpo está programado para reconocer una molécula en particular extranjera (o incluso sólo una pequeña parte de esa molécula), o antígeno. Dado que el sistema inmunológico produce millones de anticuerpos, se prepara para reconocer cualquier antígeno que entra al cuerpo. Sin la capacidad de vigilancia de los anticuerpos, el cuerpo humano sería devastada por patógenos (microorganismos causantes de enfermedades). Los anticuerpos, que son proteínas, son también llamados inmunoglobulinas.
La sangre humana contiene cinco tipos diferentes de inmunoglobulinas: IgA, IgD, IgE, IgG, e IgM. Tres de ellos - IgA, IgG e IgM - juegan un papel crítico en la lucha contra las bacterias y virus dañinos. La mayoría de las reacciones alérgicas son causadas por la respuesta de un anticuerpo de IgE, típicamente a una molécula de suspensión en el aire. Por ejemplo, el anticuerpo IgE que reconoce la ambrosía causa síntomas de la fiebre del heno en otoño, cuando el polen de ambrosía está presente en el aire. Los puristas en la materia dicen que sólo una respuesta mediada por IgE, lo que significa una reacción de hipersensibilidad inmediata que implica la presencia y participación de los anticuerpos IgE, se debe considerar una respuesta alérgica. Sin embargo, como otras respuestas alérgicas son IgG mediada (ver "La enfermedad del suero") o T mediada por células (por ejemplo, dermatitis de contacto, véase "reacciones de hipersensibilidad retardada"), este informe adopta la posición más amplio que el término tapas "alergia" cualquiera de estas respuestas del sistema inmune.
Normalmente, los anticuerpos se producen cuando las células B reconocen un antígeno en la superficie de los patógenos invasores nocivos específicos, tales como las bacterias que causan neumonía. Este reconocimiento hace que las células B maduran para formar células plasmáticas productoras de anticuerpos. Al igual que un batallón de arqueros medievales, estas células plasmáticas dejan volar sus anticuerpos, que viajan a sus blancos en la superficie exterior de los invasores dañinos. Después de encontrar su marca, anticuerpos IgG neutralizan las toxinas bacterianas o hacen que las bacterias ingerible por otras células del sistema inmune, los neutrófilos y los macrófagos que ingieren y destruyen las bacterias.
Anticuerpos IgE ligarse con los receptores de las células cebadas y basófilos (en una especie de procedimiento de acoplamiento). Los mastocitos son células especializadas que se encuentran en gran número en los puntos de entrada en el cuerpo, tales como el revestimiento de las vías respiratorias, los ojos, el intestino y la dermis (una de las capas de la piel). Los basófilos son un tipo de glóbulos blancos presentes en cantidades muy pequeñas, que también tiene un receptor de superficie (un muelle) para IgE.
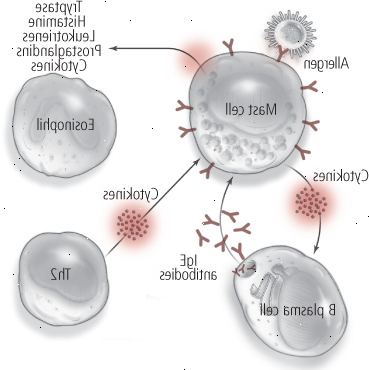
El problema comienza cuando un inocuo, a menudo se inhala, alergeno se encuentra con la IgE atracado en un mastocitos. Con este encuentro, los mastocitos provoca una reacción alérgica por la liberación de histamina, triptasa, y otros productos químicos, tales como leucotrienos y prostaglandinas, que en cuestión de minutos desencadenan estornudos, goteo de la nariz, los ojos y la piel con picazón, o respiración sibilante (ver Figura 1). Los mastocitos también pueden liberar sustancias químicas inflamatorias cuando su IgE unida a la superficie entra en contacto con los alergenos.
Peor aún, cuando una reacción alérgica se sale de control, se puede poner en marcha una reacción en todo el cuerpo potencialmente mortal llamada anafilaxia o shock alérgico, lo que requiere una acción inmediata y el seguimiento médico (consulte "Manejo de su inyector de epinefrina como un profesional "). Pero ese no es el único peligro. Los mastocitos producen otros productos químicos, tales como proteasas, que causa daño a los tejidos. Y las células cebadas activadas producen sus propios citoquinas que estimulan las células B para producir más de IgE, lo que conduce a más de IgE atracado en los mastocitos y más oportunidad de liberar las sustancias químicas inflamatorias. Al mismo tiempo, otras citoquinas reclutan eosinófilos en el sitio de la respuesta alérgica, la creación de la inflamación local (véase "¿Qué es la inflamación?" A continuación).
Si no se controla y con repetidos encuentros con el alérgeno, este ciclo puede dar lugar a reacciones alérgicas continuas, que con el tiempo se manifiestan como síntomas de las alergias crónicas que en última instancia, pueden causar daños en los tejidos duradero.
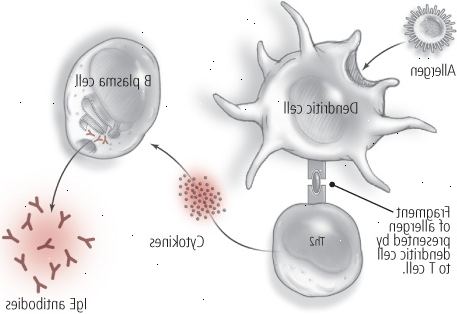
Figura 1: la alergia: Un proceso de dos pasos1. Primera exposición: Usted construye anticuerpos que reconocerán el alergeno en el futuro.
Las células dendríticas inician la respuesta inmune innata, que reconoce un alérgeno como un invasor. Procesan al invasor y muestran una parte reconocible como un antígeno, que activa las células Th2. Esto pone en marcha una reacción en cadena compleja que implica la liberación de citoquinas, sustancias químicas que indican las células B para producir anticuerpos IgE que estarán listos para el alergeno la próxima vez que hace su aparición. 2. La exposición siguiente: Sus anticuerpos reconocen al alergeno y desencadenar una respuesta alérgica.
Los anticuerpos IgE creadas en la primera exposición de la mentira alérgeno en espera en la superficie de los mastocitos, células del sistema inmune que se encuentran en las capas mucosas membrana en los puntos de entrada del cuerpo (como la nariz, los ojos, los pulmones y los intestinos). Cuando un alérgeno se reúne con los anticuerpos IgE, los mastocitos libera sustancias químicas del sistema inmunológico como la triptasa, histamina, leucotrienos y prostaglandinas. Los mastocitos también producen sus propias citoquinas que estimulan las células B para producir más de IgE, lo que intensifica la respuesta alérgica. Al mismo tiempo, otras citoquinas reclutan otras células inmunes, conocidas como eosinófilos, en el sitio de la respuesta alérgica, la creación de la inflamación local. Mientras tanto, el alérgeno continúa para estimular las células Th2 siempre vigilantes, revolviendo hasta más producción de IgE y la inflamación y alimentando aún más la reacción alérgica. |
Reacciones de hipersensibilidad retardada
No todas las reacciones alérgicas son inmediatos. Otro tipo de reacción no es mediada por IgE y aparece muchas horas o días después de la exposición al antígeno - de ahí el término hipersensibilidad retardada. La hiedra venenosa, por ejemplo, produce una reacción de hipersensibilidad retardada llamada dermatitis de contacto, un tipo de erupción causada por ciertos productos químicos específicos de la planta.
El proceso comienza en mucho la misma manera que en muchos otros procesos inmunológicos. La reacción no es inmediata como la generada por las células cebadas y de IgE, pero tarda de 48 a 72 horas para llegar a su punto máximo. Muchos productos químicos se encuentran en productos de uso cotidiano, tales como cosméticos, productos de higiene personal, o la ropa, puede causar la reacción de hipersensibilidad retardada de la dermatitis de contacto.
¿Qué es la inflamación?Los médicos describieron por primera vez la inflamación dolorosa caliente, hinchazón, rojo de los tejidos en el cuerpo, como la que se observa en torno a un forúnculo o una picadura de insecto. Estos primeros médicos utilizan el rubor palabras latinas (rojo), de calor (calor), dolor (dolor), y el tumor (hinchazón) para describir la inflamación. La inflamación que dura horas o días representa las células blancas de la sangre tratando de luchar contra un patógeno invasor o hacer frente a un cuerpo extraño, como una astilla. Con el tiempo, el proceso conduce a un daño duradero a la formación de tejido cicatrizante como el cuerpo trata de curarse a sí mismo. Los médicos de hoy son capaces de identificar las características de los cambios celulares de la inflamación en el microscopio sin necesidad de ver los signos clásicos (enrojecimiento, calor, dolor, hinchazón) originalmente descritos por los primeros médicos. |
La enfermedad del suero
Un tercer tipo de reacción es la enfermedad del suero. Esta reacción implica anticuerpos IgG en lugar de anticuerpos IgE. IgG es el principal tipo de anticuerpo producido por el cuerpo. Algunas personas hacen grandes e inadecuadas cantidades de anticuerpos IgG frente a los medicamentos que reciben. Cuando estas personas reciben esos medicamentos por segunda vez, los anticuerpos se adhieren a la medicación, como si se tratara de un microorganismo invasor, formando grandes complejos de moléculas de antígeno (el medicamento) y el anticuerpo. Estas moléculas se atascan en el torrente sanguíneo, donde activan otra parte del sistema de defensa del cuerpo, un grupo de proteínas llamadas complemento. Cuando se activa este sistema, se inicia una respuesta inflamatoria, la contratación de las células que comen y matan a los insectos invasores. El resultado es la enfermedad del suero, marcado por signos generalizados de la inflamación, junto con una erupción, los ganglios linfáticos, y el daño a los riñones.
Implicaciones de tratamiento
Aunque los mecanismos que conducen a una reacción alérgica pueden variar, los síntomas pueden ser notablemente similares, y del mismo modo lo son los métodos de tratamiento en muchos casos. Dicho esto, hay ocasiones en que es muy importante saber cuál es el mecanismo que está causando la reacción alérgica, por lo que puede tomar el medicamento más adecuado para amortiguar los síntomas. Tomar un medicamento diseñado para trabajar sobre las alergias mediadas por IgE no le ayudará cuando usted está sufriendo de una reacción mediada por células T o IgG.
La localización de sus desencadenantes alérgicos
El primer paso en el control de la alergia intenta identificar las sustancias que desencadenan la respuesta alérgica. A veces es obvio: su mascota un gato, se frota los ojos, y el bingo - Tus ojos son picazón y acuosa. O usted come colas de langosta en un buffet y pronto su garganta es la picazón y la hinchada. Pero la causa de una reacción alérgica no es siempre evidente. Puede ser que varias sustancias diferentes que afectan o que las sustancias diferentes están trabajando en diferentes épocas del año (ver Tabla 1). La gente es generalmente alérgica a sólo un pequeño puñado de sustancias. Aún así, a pesar de sus poderes deductivos, las causas de sus alergias pueden permanecer difícil de alcanzar, y su médico puede recomendarle que consulte a un especialista en alergias (ver "Al ver a un especialista", a continuación).
Hay un número de buena fe se acerca a las alergias, incluyendo el diagnóstico de varios tipos de pruebas cutáneas, pruebas de sangre, la eliminación o dietas de evitación, y la prueba de provocación (ver Tabla 2). Cada uno tiene ventajas y desventajas dependiendo de la naturaleza de la alergia y de su gravedad. También hay una serie de pruebas poco fiables, y otros que se deben evitar por completo (véase "Diagnóstico complementarias y alternativas").
Al ver a un especialistaSu médico de cabecera puede querer ayuda en el tratamiento de sus alergias. Él o ella puede referirle a un especialista en oído, nariz y garganta para el manejo de la rinitis y la sinusitis, al neumólogo para el manejo del asma, oa un dermatólogo si usted tiene urticaria o dermatitis. Un alergólogo también está capacitado para ver a la gente con estas denuncias y, además, cuenta con las herramientas y la capacitación para identificar los alérgenos ofensivos. Dado que las alergias afectan al sistema inmunológico, por necesidad del alergista ser experto en el funcionamiento del sistema inmunológico. Trabajar con un alergólogo-inmunólogo ayuda a los pacientes a controlar su enfermedad, lo que, a su vez, minimiza los efectos nocivos. Para llegar a ser certificado por la junta para ejercer como especialista en alergias, el médico debe la formación de residencia primera completa, ya sea en medicina interna o pediatría y luego pasar dos o tres años estudiando las alergias y el sistema inmunológico en profundidad. La mayoría de los alergólogos se centran en el diagnóstico y tratamiento de las alergias en los adultos y los niños. Algunos tienen un particular interés y experiencia en el tratamiento de otras enfermedades inmunológicas. |
Dile las cosas como son
La primera y más importante paso en cualquier diagnóstico está compilando una cuenta precisa de sus ataques de alergia. Los médicos llaman a esta cuenta de su historia. Las pruebas de alergia es eficaz sólo cuando usted y su alergista tiene una idea de lo que está tratando de detectar. Una descripción detallada de sus síntomas y las situaciones que los provocan es muy valiosa para desarticular las posibilidades. Esté preparado para describir no sólo la situación actual y lo que usted asume son los posibles alérgenos, sino también lo que pasó en su infancia y si los miembros de la familia tienen alergias. Es una buena idea para anotar su historial de alergia antes de su cita con su especialista en alergias, no sea que sin querer dejar de lado algo que puede ser importante.
Cuando visite a su especialista en alergias, estar preparado para responder a las siguientes preguntas:
¿Ocurren las alergias en un momento particular del año?
¿Qué tan temprano en el año empiezan los síntomas?
¿Cuándo terminan?
Están provocadas por hongos, polvo o los animales? Sea lo más específico posible. Por ejemplo, ¿están provocados por abono o un cuarto de baño con moho o el sótano?
Están provocadas por ciertos alimentos?
¿Los otros estímulos ambientales, tales como perfumes o aire frío, desencadenan sus síntomas?
Su médico necesitará los detalles de su entorno familiar y de trabajo y una lista de todos los medicamentos que está tomando, incluyendo los medicamentos, de venta libre, y los medicamentos y suplementos alternativos. Y usted tendrá que proporcionar los detalles de sus otras enfermedades médicas, ya que pueden influir en la gravedad y el tratamiento de sus alergias y viceversa. El valor de una historia detallada no se puede exagerar. Si Shortchange este paso inicial, es menos probable que llegar a lo que desencadena las reacciones alérgicas. También es importante correlacionar los factores desencadenantes que usted identifica con los identificados por las pruebas.
Después de que usted y su especialista en alergias de acuerdo en una lista de sospechosos probables, es el momento de pasar a las pruebas de alergia - por lo general para confirmar una sospecha en lugar de descubrir algo completamente nuevo, aunque esta posibilidad no debe ser descartada.
Tabla 1: ¿Cuáles son los síntomas de la alergia?El mismo alergeno puede desencadenar reacciones diferentes en diferentes individuos. Este cuadro resume algunos de los síntomas y factores desencadenantes comunes de alergias. | ||
Tipo de reacción | Síntomas | Los desencadenantes comunes |
La rinitis alérgica - estacional (fiebre del heno) o perenne (todo el año) | Estornudos, secreción nasal, comezón en la nariz, congestión nasal congestionada |
|
La conjuntivitis alérgica | , Ojos rojos y llorosos con picazón |
|
El asma alérgica | Tos, sibilancias, opresión en el pecho, dificultad para respirar |
|
La dermatitis atópica (eccema) | Picazón, enrojecimiento, engrosamiento y descamación de la piel con pequeñas ampollas generalmente en los pliegues de los brazos y las piernas cuando se presenta en adultos, aunque a menudo más extensa, con el tiempo, la piel se vuelve más gruesa, escamosa y agrietada |
|
La dermatitis por contacto | De manera similar a la dermatitis atópica, pero en el sitio de contacto con la sustancia nociva | Alérgenos:
Irritantes:
|
Las alergias alimentarias | Urticaria (protuberancias con picazón en la piel, a menudo con un centro pálido rodeado de rojo, que varían en tamaño desde milímetros hasta varios centímetros), angioedema (hinchazón de la cara, labios, lengua conduce a cierre de la garganta), dolor abdominal y vómitos, rinitis, asma, empeoramiento del eczema |
|
Alergia a medicamentos | La urticaria, angioedema, anafilaxia, asma, enfermedad del suero |
Nota: Cualquier medicamento tiene el potencial de causar una reacción alérgica. |
Anafilaxia sistémica (choque alérgico) | Puede estar acompañada de disminución de la presión arterial que causa debilidad, visión de túnel, pérdida de la conciencia; puede ir acompañada de asma o inflamación de la garganta severo; podrá ir precedida de síntomas de alergia más leves como rinitis, asma leve o ronchas, puede causar la muerte |
|
Las pruebas cutáneas de hipersensibilidad inmediata
Las pruebas cutáneas, que están diseñados para detectar anticuerpos IgE, son el enfoque de las pruebas más comunes, ya que pueden confirmar la sensibilidad a una gran variedad de alergenos forma rápida, fácil y económica.
Las pruebas cutáneas funcionan mediante la introducción de una pequeña cantidad de un extracto de algo a lo que usted puede ser alérgico a la capa superficial de la piel, donde se encuentran las células cebadas vigilantes, recubiertas de IgE. Al entrar en contacto con un alergeno causante, la IgE reconoce el alérgeno y desencadena los mastocitos liberan su contenido, lo que conduce a una, hinchazón roja que pica dentro de 10 a 15 minutos. Esta reacción alérgica localizada es típicamente del tamaño de una moneda de diez centavos y tiene una duración de varias horas.
Debido a que la principal sustancia que causa esta respuesta es la histamina, es esencial que no tome cualquier antihistamínico durante al menos 72 horas (una semana para los de acción más larga, más nuevos antihistamínicos) antes de la prueba. Ciertas otras drogas contrarrestar los efectos de la histamina y pueden hacer la prueba inútil, por ejemplo, los antidepresivos tricíclicos como la amitriptilina o nortriptilina, y antieméticos como la proclorperazina. Debido a la forma en que funciona, la prueba de la piel sólo recoge las verdaderas alergias mediadas por IgE y los mastocitos. No será, por ejemplo, el diagnóstico de intolerancia a la lactosa, lo que refleja una falta de una enzima específica en el revestimiento del intestino.
Prick test
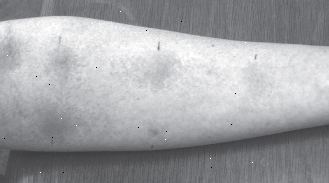
Este tipo de prueba de la piel implica la punción de la piel en la espalda o en la parte interior del antebrazo y la introducción de una pequeña cantidad de alérgeno. Si usted es alérgico a ese alergeno en particular, la respuesta inequívoca de enrojecimiento e inflamación con comezón aparecerá en cuestión de minutos (ver Figura 2). Las ventajas de la prueba de punción son que la prueba es virtualmente instantánea y muy específica. Se mostrará rápidamente si usted es alérgico al polen de hierba y con la misma rapidez descartar la proteína que se encuentra en la caspa de su gato. La prueba de punción tiene un rango de sensibilidad de 85% a 87% y una especificidad de 79% a 86% cuando se compara con otros métodos. Esto significa que "pierde" alérgenos sintomáticos alrededor del 15% de las veces. La mayoría de los alergólogos se basan en las pruebas cutáneas como el método diagnóstico inicial preferido para identificar los alérgenos ofensivos debido a la facilidad, la seguridad, el costo y la disponibilidad inmediata de los resultados.
Figura 2: Una prueba de punción positiva
Para una prueba de punción, el médico utiliza una aguja para pinchar suavemente la piel para que absorba gotas de diferentes alergenos y, a continuación, se examina la piel un poco más tarde para cualquier enrojecimiento o hinchazón. |
Prueba intracutánea
Para esta prueba, el alergeno se inyecta bajo la piel, en la parte posterior o en el brazo. Dado que esta prueba es útil cuando la prueba de punción no ha confirmado la sensibilidad a un alérgeno que su historial o un patrón de exposición sugieren, podría tener la tentación de pasar por alto la prueba de punción e ir directamente a la prueba intradérmica - pero no lo hace. Con un poco de pruebas de alergia, siempre hay un pequeño riesgo de que la reacción se vaya de las manos y el resultado en la anafilaxia. Esta reacción rara, potencialmente mortal se produce normalmente con la prueba intradérmica cuando el paciente no haya sido ya objeto de una prueba de punción.
Los falsos positivos
Cuando los resultados de las pruebas indican una reacción a una sustancia que no le causan los síntomas alérgicos, se llama un falso positivo. Por ejemplo, es posible que un resultado positivo a la ambrosía, pero no tiene síntomas de las alergias en el otoño. Esto indica que tiene anticuerpos IgE contra ambrosía, pero que la alergia no es lo suficientemente grave como para causar síntomas. De hecho, alrededor del 30% al 40% de la población tiene pruebas cutáneas positivas a alergenos inhalados comunes, pero menos de la mitad de ellos recibe en realidad los síntomas de alergia de las sustancias que provocaron los resultados positivos de la prueba. El problema de los falsos positivos es aún mayor con la prueba intradérmica, por lo que es esencial para comparar los resultados obtenidos con su historia y hablar de ellos con su especialista en alergias. Análisis de alimentos tiene un 30% y un 50% de incidencia de falsos positivos, lo que hace que sea importante para poner a prueba sólo para alimentos que había comido en todo el tiempo que sus síntomas aparecieron.
Las pruebas cutáneas para las reacciones de hipersensibilidad retardada
Otro tipo de prueba cutánea, la prueba del parche, detecta la hipersensibilidad por contacto. En esta prueba, un producto químico que podría ser responsable de la dermatitis de contacto se coloca sobre la piel bajo un vendaje durante 48 horas. Durante ese tiempo, es importante no mojar el parche. Al final de las 48 horas, el parche se elimina y el alergólogo o dermatólogo busca una elevada, erupción de color rojo, a menudo con pequeñas ampollas, que se puso el parche. Debido a que la reacción es a veces en su punto máximo a las 72 horas, se le pedirá que regrese al día siguiente para "leer" la prueba del parche nuevo.
Dependiendo de qué producto o productos químicos son sospechosos de causar el dermatitis de contacto, puede recibir un solo parche o, más comúnmente, un conjunto fabricado comercialmente de parches. Un ejemplo es la prueba de capa fina de uso rápido epicutánea (VERDADERO), que tiene tres paneles separados de los productos químicos, lo que permite la evaluación de las 30 causas más comunes de dermatitis de contacto.
La prueba de parche también ha demostrado ser útil en el diagnóstico de ciertas alergias a los alimentos no-IgE, como el huevo o eczema inducida leche y una enfermedad menos común llamada esofagitis eosinofílica.
Análisis de sangre (RAST)
Aunque las pruebas cutáneas son las pruebas de elección para reacciones mediadas por IgE, un análisis de sangre llamado RAST, que significa prueba radioalergosorbente, detectará la cantidad de anticuerpos IgE circulantes en la sangre. El RAST original utilizó un anticuerpo marcado con un elemento radiactivo para detectar IgE. Las pruebas modernas utilizan etiquetas de los químicos en lugar de radioactividad para detectar IgE, pero el nombre se ha pegado RAST.
Los análisis de sangre son generalmente menos sensible que la prueba de punción, y los resultados no están disponibles de inmediato. Pero RAST es una opción para las personas que no pueden interrumpir el tratamiento con antihistamínicos o antidepresivos tricíclicos, los que tienen un alto riesgo de anafilaxis con la prueba de punción (debido a alergias mortales), y aquellos cuya piel se ve gravemente afectada por el eczema. Los resultados del RAST tardan más en llegar, y la prueba cuesta más que las pruebas cutáneas. RAST también es menos sensible que las pruebas de la piel, lo que significa que un resultado positivo es más significativo que una prueba negativa. Aunque estos análisis de sangre son cada vez más sensibles, por ahora las pruebas cutáneas sigue siendo el estándar de oro para el diagnóstico de las alergias.
Las dietas de eliminación y los desafíos alimentarios
Debido a la compleja gama de ingredientes en los alimentos que comemos, el diagnóstico de alergias a los alimentos puede ser complicado. A veces el diagnóstico es obvio - si usted comer un gran plato de colas de langosta y tiene una fuerte reacción en cuestión de horas, el culpable es probablemente la langosta. Sin embargo, si usted tiene una reacción después de comer varios tipos de mariscos en la fuente de los pescadores, las pruebas de alergia a los alimentos puede ayudar a determinar lo que los peces que tendrás que evitar en el futuro y lo que usted puede seguir comiendo. Para algunos alimentos, los investigadores han sido capaces de definir la probabilidad de una reacción alérgica por el tamaño de la hinchazón en una prueba de la piel o el nivel de anticuerpos IgE detectado por RAST. Sin embargo, esto no siempre es así, ya veces se necesitan otros enfoques.
Las dietas de eliminación
Una manera para determinar si un alimento está causando sus alergias o hacerlos peor (por ejemplo, si usted sospecha que los productos lácteos o huevos están provocando de su niño eccema ) es eliminar ese alimento de la dieta por un período de dos a tres semanas. Dependiendo del alimento en cuestión, esto puede no ser tan fácil como parece. Por ejemplo, los huevos y la leche se encuentran en muchos alimentos comunes, tales como panes y comidas congeladas. Y los componentes de los huevos y la leche a veces pasan por nombres que no son tan fácilmente reconocibles, como la lactoalbúmina, caseína o suero de leche, en el caso de la leche. Si evitar la comida trae alivio, puede volver a introducir con cuidado la comida para ver si los síntomas empeoran. Incluso entonces, el diagnóstico puede no ser cierto.
Desafíos alimentarios
El estándar de oro para el diagnóstico de alergia a los alimentos en estas circunstancias es un reto doble ciego controlado con placebo de alimentos. En esta prueba, el médico solicita la farmacia para compensar soluciones o cápsulas que contenían los alimentos sospechosos o un placebo inerte. Cada uno se administra al paciente en orden aleatorio, y luego esperar a ver qué pasa. Para asegurar una evaluación objetiva, ni el médico ni el paciente sabe lo que se le está dando.
Las dietas de eliminación y ensayos de ataque de cualquier tipo sólo debe hacerse bajo estricta supervisión médica por quienes son expertos en las técnicas y preparados para tratar posibles anafilaxis potencialmente mortales.
Desafíos de la droga
Aunque cualquier medicamento puede producir una reacción alérgica grave, la causa más frecuente de anafilaxia inducida por fármacos es la penicilina, seguida por la aspirina y los fármacos antiinflamatorios no esteroides (AINE). Con el fin de determinar si usted es alérgico a un medicamento en particular, un alergólogo realizará un desafío de las drogas. Esto implica que la exposición a una pequeña cantidad de la droga, por lo general a través de pruebas de la piel, y se realiza bajo estricta supervisión médica. Sin embargo, este enfoque no es muy exitoso en la detección de la sensibilidad a los AINE.
Algunas personas son alérgicas a los preservantes a base de huevo se utiliza en muchas vacunas. Si usted sabe que usted es sensible a los productos de huevo, asegúrese de mencionar esto cuando le vayan a hacer de rutina las vacunas y las vacunas de refuerzo.
Tabla 2: pruebas de alergia | |
Prueba | Propósito |
Las pruebas cutáneas | |
Prick test | La prueba más comúnmente utilizada para detectar las alergias mediadas por IgE, especialmente la rinitis alérgica y el asma alérgica. También se utiliza para las alergias alimenticias y algunas alergias a los medicamentos. Una prueba muy alergeno-específica y sensible. |
Inyección intracutánea | El siguiente paso en la detección de alergia mediada por IgE. Más sensible pero menos específica que la prueba de punción, con más falsos positivos. |
Test de parches | Se utiliza principalmente para detectar T dermatitis de contacto mediada por células. |
Análisis de sangre | |
RAST (prueba radioalergosorbente) y sus derivados | Se utiliza para detectar alergias mediadas por IgE. No es tan sensible como la prueba de punción, pero útil para las personas que son incapaces de tener una prueba de la piel. |
Alimentos y drogas pruebas | |
Dieta de eliminación | Ayudas en el diagnóstico de las alergias o intolerancias alimentarias. |
Prueba de provocación | A veces se utiliza para demostrar definitivamente los alimentos o alergias a medicamentos. Para las alergias alimentarias, se utiliza un desafío alimentario simple o doble ciego controlado con placebo. |
Pruebas no comprobados | |
| Estas pruebas no han sido probados para la prueba de alergia, son ineficaces, o (como con las pruebas de provocación-neutralización) son potencialmente peligrosos. |
Diagnósticos complementarios y alternativos
Aunque algunas personas alérgicas están inclinados a buscar pruebas diagnósticas complementarias y alternativas, estos no son recomendados - y por buena razón. Hasta ahora, el diagnóstico alternativos no se han demostrado su eficacia. Algunos de los métodos que se describen a continuación son inofensivos, pero costoso y puede ralentizar el proceso de diagnóstico, lo que retrasa la aplicación del tratamiento de la alergia eficaz. Otros son perjudiciales o incluso peligrosas. Las siguientes evaluaciones fueron publicados en 2004 en la revista Allergy.
La prueba del pelo: Se utiliza para las alergias alimentarias. Ineficaz para el diagnóstico de alergias.
-Anticuerpo IgG pruebas específicas: Se utiliza para las alergias alimentarias. Los intentos para que coincida con la cantidad y las proporciones de los anticuerpos IgG en la sangre con alergias específicas. Debido a que los anticuerpos IgG contra antígenos de los alimentos comunes se pueden encontrar tanto en individuos sanos y alérgicos, la prueba no es útil.
Kinesiología: Se utiliza para los alimentos y las alergias de insectos. El paciente sostiene una botella que contiene el alergeno, mientras que se mide la potencia muscular del brazo. No más fiable que adivinar.
Ensayos citotóxicos: Se utiliza para las alergias alimentarias. Una muestra de sangre se mezcla con los alimentos en un tubo de ensayo de modo que las células blancas de la sangre se pueden ver para ver si cambian de forma. No hay base científica para esta prueba.
Pruebas electrodérmica: Se utiliza para la alimentación y las alergias respiratorias. El método consiste en medir los impulsos eléctricos a través de un electrodo colocado en la piel de alguien como la persona está expuesta a diversos alergenos, en busca de reactividad a estas sustancias. Un número de estudios científicos han demostrado que es ineficaz.
Iridología: Se utiliza para el asma. El ojo del paciente es examinada, y el diagnóstico se basa en la lectura de un gráfico que traza supuestas propiedades de diagnóstico de áreas del iris. No probado científicamente.
Provocación neutralización: Se utiliza para la alimentación y otras alergias. Una persona que se inyecta con un alimento u otro alergeno sospechoso. Si el individuo experimenta una reacción alérgica, él o ella se inyecta con más de lo mismo alérgeno para "neutralizar" la reacción. Esto puede causar anafilaxis potencialmente mortales.
Consulte con la Junta Europea de Alergia e Inmunología (www.abai.org) para ver si su "alergista" está certificado en esta subespecialidad médica.