Información general sobre la leucemia mieloide aguda infantil y otras malignidades mieloides
Leucemia y otras enfermedades de la sangre y la médula ósea pueden afectar a las células rojas de la sangre, células blancas de la sangre y plaquetas.
Normalmente, la médula ósea produce células madre sanguíneas (células inmaduras) que se convierten en células sanguíneas maduras a través del tiempo. Una célula madre sanguínea se puede convertir en una célula madre mieloide o una célula madre linfoide. La célula madre linfoide se convierte en un glóbulo blanco. La célula madre mieloide se convierte en uno de los tres tipos de células sanguíneas maduras:
Los glóbulos rojos que transportan oxígeno y otros materiales a todos los tejidos del cuerpo.
Los glóbulos blancos que combaten las infecciones y las enfermedades.
Las plaquetas que ayudan a prevenir el sangrado mediante la sangre para formar coágulos.
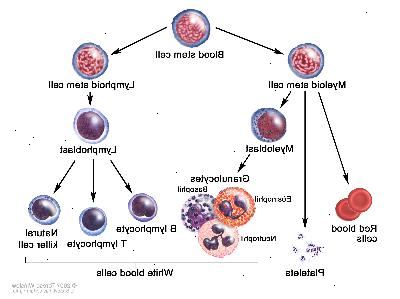
La leucemia mieloide aguda (LMA) es un tipo de cáncer en el que la médula ósea produce un gran número de células sanguíneas anormales.
Los cánceres que son agudos suelen empeorar rápidamente si no son tratados. Los cánceres que son crónicos suelen empeorar lentamente. La leucemia mieloide aguda (LMA) también se denomina leucemia mielógena aguda, leucemia mieloblástica aguda, leucemia granulocítica aguda o leucemia no linfocítica aguda.
En la LMA, las células madre mieloides generalmente se convierten en un tipo de glóbulos blancos inmaduros llamado mieloblastos (o blastos mieloides). Los mieloblastos o células leucémicas de la LMA son anormales y no se convierten en glóbulos blancos sanos. Las células de la leucemia pueden acumularse en la sangre y la médula ósea por lo que hay menos lugar para los glóbulos blancos, glóbulos rojos y plaquetas. Cuando esto ocurre, la infección, la anemia puede ocurrir, o sangrado fácil. Las células leucémicas pueden propagarse fuera de la sangre a otras partes del cuerpo, incluyendo el sistema nervioso central (cerebro y médula espinal), la piel y las encías. Algunas veces las células leucémicas forman un tumor sólido llamado sarcoma granulocítico o cloroma.
Existen subtipos de LMA según el tipo de célula sanguínea que está afectada. El tratamiento de la LMA es diferente cuando se trata de un subtipo llamado leucemia promielocítica aguda (LPA) o cuando el niño tiene síndrome de Down.
Otras enfermedades mieloides pueden afectar a la sangre y la médula ósea.
La leucemia mielógena crónica
En la leucemia mielógena crónica (LMC), demasiadas células madre de la médula ósea se convierten en un tipo de glóbulos blancos llamados granulocitos. Algunas de estas células madre de la médula ósea nunca se convierten en glóbulos blancos maduros. Estos se llaman blastocitos. Con el tiempo, los granulocitos y los blastocitos desplazan a los glóbulos rojos y plaquetas en la médula ósea. CML es poco frecuente en niños.
Leucemia mielomonocítica juvenil
La leucemia mielomonocítica juvenil (JMML) es un cáncer infantil poco común que se presenta con mayor frecuencia en los niños alrededor de la edad de 2 años. En la LMMJ, hay demasiadas células madre de la médula ósea se convierten en 2 tipos de glóbulos blancos llamados mielocitos y monocitos. Algunas de estas células madre de la médula ósea nunca se convierten en glóbulos blancos maduros. Estas células inmaduras, denominadas blastos, son incapaces de hacer su trabajo habitual. Con el tiempo, los mielocitos, los monocitos y los blastocitos desplazan a los glóbulos rojos y plaquetas en la médula ósea. Cuando esto ocurre, se pueden presentar infecciones, anemia o sangrado fácil.
Trastorno mieloproliferativo transitorio
Trastorno mieloproliferativo transitorio (TMT) es un trastorno de la médula ósea que se puede desarrollar en los recién nacidos con síndrome de Down. Esta enfermedad generalmente desaparece por sí sola en las 3 primeras semanas de vida. Los bebés que tienen síndrome de Down y TMT presentan una mayor probabilidad de desarrollar LMA antes de los 3 años.
Los síndromes mielodisplásicos
En los síndromes mielodisplásicos (MDS), la médula ósea produce muy pocos glóbulos rojos, glóbulos blancos y plaquetas. Estos glóbulos pueden no madurar y pasar a la sangre. El tratamiento para los MDS depende de la cantidad más baja de lo normal el número de glóbulos rojos, glóbulos blancos y plaquetas. MDS puede progresar a AML.
Este sumario se refiere la LMA infantil, LMC infantil, la LMMJ, el TMT y los SMD. Consultar los siguientes sumarios del PDQ para más información sobre otros tipos de leucemia y enfermedades de la sangre y la médula ósea:
Los factores de riesgo para el desarrollo de la LMA infantil, LMC infantil, la LMMJ, el TMT y los SMD son similares.
Cualquier cosa que aumenta el riesgo de contraer una enfermedad se llama factor de riesgo. Tener un factor de riesgo no significa que se va a contraer cáncer; no tener factores de riesgo no significa que no se va a contraer cáncer. Las personas que piensan que pueden estar en riesgo deben consultar esto con su médico. Posibles factores de riesgo para la LMA infantil, LMC infantil, la LMMJ, TMD y los SMD se incluyen los siguientes:
Tener un hermano o hermana, especialmente un gemelo, con leucemia.
Ser hispano.
Estar expuesto al humo de cigarrillo o alcohol antes del nacimiento.
Tener antecedentes de SMD (también llamado pre-leucemia) o anemia aplásica.
Tratamiento previo con quimioterapia o radioterapia.
Estar expuesto a radiación o sustancias químicas como el benceno ionizante.
Tener ciertos trastornos genéticos, tales como:
El síndrome de Down.
Fanconi anemia.
La neurofibromatosis tipo 1.
El síndrome de Noonan.
El síndrome de Shwachman-Diamond.
Los posibles signos de LMA infantil, LMC infantil, LMMJ o SMD incluyen fiebre, sensación de cansancio y sangrar o tener moretones con facilidad.
Estos y otros síntomas pueden ser ocasionados por la LMA infantil, LMC infantil, LMMJ o SMD. Otras enfermedades pueden causar los mismos síntomas. Un médico debe ser consultado si se presenta alguno de los siguientes problemas:
Fiebre con o sin una infección.
Sudores nocturnos.
Debilidad o cansancio.
Fácil aparición de moretones o sangrado.
Petequias (puntos planos, precisos debajo de la piel, causados por sangrado).
Dolor en los huesos o las articulaciones.
Dolor o sensación de llenura debajo de las costillas.
Bultos indoloros en el cuello, las axilas, el estómago, la ingle o en otras partes del cuerpo. Cuando se ve en la LMA infantil, estas protuberancias, llamadas cutis leucémico, podrían ser azuladas o moradas.
Protuberancias indoloras que suelen aparecer alrededor de los ojos. Estos bultos, llamados cloromas, a veces se ven en la LMA infantil y podrían ser de color azul-verde.
Un eccema erupción de la piel-como.
Los síntomas de TMD pueden incluir los siguientes:
Inflamación en todo el cuerpo.
Dificultad para respirar.
Debilidad o cansancio.
Dolor debajo de las costillas.
Las pruebas que examinan la sangre y la médula ósea se utilizan para detectar (encontrar) y diagnosticar la LMA infantil, LMC infantil, la LMMJ, TMD y los SMD.
Las siguientes pruebas y procedimientos se pueden utilizar:
Examen físico y antecedentes: examen del cuerpo para comprobar los signos generales de salud, incluido el control de signos de enfermedad, como masas o cualquier otra cosa que parezca inusual. También se toman los antecedentes de los hábitos de salud del paciente y las enfermedades anteriores y los tratamientos.
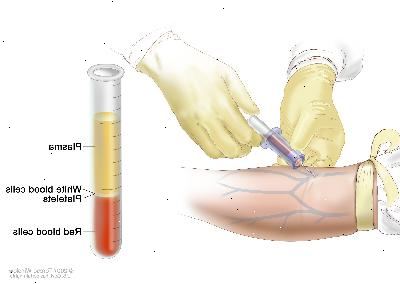
Recuento sanguíneo completo (CBC) con diferencial: procedimiento mediante el cual se toma una muestra de sangre y se analiza lo siguiente:
El número de células rojas de la sangre y plaquetas.
El número y tipo de células blancas de la sangre.
La cantidad de hemoglobina (la proteína que transporta oxígeno) en los glóbulos rojos.
La porción de la muestra de sangre compuesta por glóbulos rojos.
Estudios de la química de la sangre: procedimiento en el que una muestra de sangre para medir las cantidades de ciertas sustancias liberadas a la sangre por los órganos y tejidos del cuerpo. Un inusual (mayor o menor que lo normal) la cantidad de una sustancia puede ser un signo de enfermedad en el órgano o tejido que la elabora.
Radiografía de tórax: Una radiografía de los órganos y huesos del interior del tórax. Una radiografía es un tipo de haz de energía que puede atravesar el cuerpo y plasmarse en una película que muestra una imagen de áreas del interior del cuerpo.
Frotis de sangre periférica: procedimiento en el cual se analiza una muestra de sangre para blastocitos, cantidad y tipo de glóbulos blancos, cantidad de plaquetas y cambios en la forma de las células sanguíneas.
Biopsia: extracción de células o tejidos para que las pueda observar bajo un microscopio por un patólogo para determinar si hay signos de cáncer. Las biopsias que se pueden hacer en la LMA infantil lo siguiente:
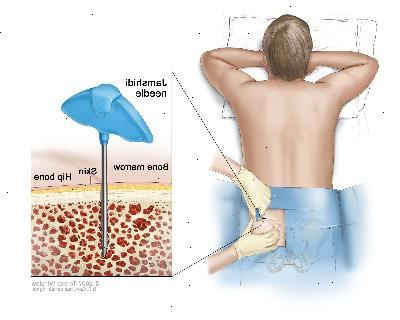
Aspiración de médula ósea y biopsia: extracción de médula ósea, sangre y un trozo pequeño de hueso mediante la inserción de una aguja hueca en el hueso de la cadera o el esternón.
La biopsia del tumor: La biopsia de un cloroma puede hacerse.
Biopsia de ganglios linfáticos: extracción total o parcial de un ganglio linfático.
Análisis citogenético: prueba de laboratorio en la que las células de una muestra de sangre o médula ósea bajo un microscopio para verificar si hay ciertos cambios en los cromosomas.
Inmunofenotipificación: proceso utilizado para identificar células, sobre la base de los tipos de antígenos o marcadores en la superficie de la célula, que puede incluir una tinción especial de la sangre y células de la médula ósea. Este proceso se utiliza para diagnosticar el subtipo de LMA mediante la comparación de las células cancerosas con las células normales del sistema inmune.
FISH (hibridación fluorescente in situ): Una técnica de laboratorio utilizada para observar los genes o los cromosomas en las células y tejidos. Piezas de ADN que contienen un colorante fluorescente se producen en el laboratorio y se añadieron a las células o tejidos en un portaobjetos de vidrio. Cuando estos pedazos de ADN se unen a genes o áreas específicas de los cromosomas en el portaobjetos, se encienden cuando se observan bajo un microscopio con una luz especial.
Prueba de laboratorio en la que las células de una muestra de tejido se estudia el uso de sustancias químicas para verificar si hay ciertos cambios en la estructura o función de los genes: la polimerasa con transcripción prueba de reacción en cadena (RT-PCR) Reverso.
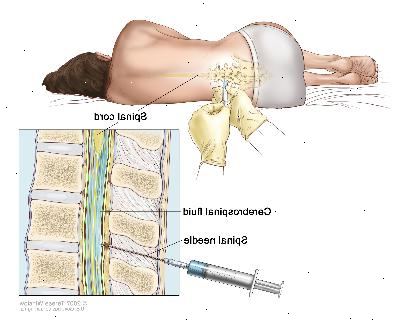
Punción lumbar: procedimiento para recoger líquido cefalorraquídeo de la columna vertebral. Esto se realiza mediante la colocación de una aguja en la columna vertebral. Este procedimiento también se llama PL o punción espinal.
Ciertos factores afectan el pronóstico (posibilidad de recuperación) y las opciones de tratamiento.
Las opciones en el pronóstico (posibilidad de recuperación) y tratamiento para la LMA infantil dependen de lo siguiente:
La edad del niño al momento del diagnóstico.
El grupo racial o étnico del niño.
Si el niño es muy gordo.
Número de glóbulos blancos en la sangre al momento del diagnóstico.
Si la LMA fue causada por el tratamiento contra el cáncer anterior.
El subtipo de AML.
Si hay ciertos cromosomas o genes los cambios en las células de leucemia.
Si el niño tiene síndrome de Down. La mayoría de los niños con LMA y síndrome de Down pueden ser curados de leucemia.
Si el niño tiene leucemia en el sistema nervioso central (cerebro y médula espinal).
La rapidez con la leucemia responde al tratamiento inicial.
Si la LMA recién se diagnosticó o recidivó (volvió) después de haber sido tratado.
El tiempo transcurrido desde la finalización del tratamiento de la LMA ha recidivado.
Las pronóstico y las opciones de tratamiento para la LMC dependen de cuánto tiempo ha pasado desde que el paciente fue diagnosticado y cuántos son los blastocitos en la sangre.
Las opciones en el pronóstico (posibilidad de recuperación) y tratamiento para la LMMJ dependen de lo siguiente:
La edad del niño al momento del diagnóstico.
¿Cuántas células rojas de la sangre, células blancas de la sangre o plaquetas están en la sangre.
Si la LMMJ es tratada o ha reaparecido después del tratamiento.
Las opciones en el pronóstico (posibilidad de recuperación) y tratamiento para MDS dependen de lo siguiente:
Si el SMD fue causada por el tratamiento del cáncer anterior.
¿Qué tan bajo el número de glóbulos rojos, glóbulos blancos o plaquetas.
Si el SMD es tratada o ha reaparecido después del tratamiento.
Estadios de la leucemia mieloide aguda infantil y otras malignidades mieloides
Una vez que la leucemia mieloide aguda (LMA) ha sido diagnosticado, se realizan pruebas para determinar si el cáncer se ha diseminado a otras partes del cuerpo.
La extensión o diseminación del cáncer generalmente se describe como etapas. En la leucemia mieloide aguda (LMA), se utilizan el subtipo de LMA y si la leucemia se ha diseminado fuera de la sangre y la médula ósea, en lugar de la etapa, para planificar el tratamiento. Las siguientes pruebas y procedimientos se pueden utilizar para determinar si la leucemia se ha diseminado:
Punción lumbar: procedimiento para recoger líquido cefalorraquídeo (LCR) de la columna vertebral. Esto se realiza mediante la colocación de una aguja en la columna vertebral. Este procedimiento también se llama PL o punción espinal.
La biopsia de los testículos, los ovarios o la piel: extracción de células o tejidos de los testículos, los ovarios o la piel por lo que se pueden ver con un microscopio para verificar si hay signos de cáncer. Esto se hace sólo si se encuentra algo inusual en los testículos, los ovarios o la piel durante el examen físico.
Hay tres maneras en que el cáncer se disemina en el cuerpo.
Cuando las células cancerosas se diseminan fuera de la sangre, se puede formar un tumor sólido. Este proceso se llama metástasis. Las tres maneras en que el cáncer se disemina en el cuerpo son las siguientes:
A través de la sangre. Células cancerosas circulan por la sangre, invaden los tejidos sólidos en el cuerpo, como el cerebro o el corazón, y forman un tumor sólido.
A través del sistema linfático. Las células cancerosas invaden el sistema linfático, viajan a través de los vasos linfáticos, y forman un tumor sólido en otras partes del cuerpo.
A través del tejido sólido. Las células cancerosas que se han formado un tumor sólido propagación a los tejidos en el área circundante.
El tumor nuevo (metastásico) es el mismo tipo de cáncer como el cáncer primario. Por ejemplo, si las células leucémicas se diseminan hasta el cerebro, las células de cáncer en el cerebro son en realidad células de leucemia. La enfermedad es leucemia metastásica, no cáncer cerebral.
No hay un sistema estándar de estadificación para la LMA infantil, la leucemia mielógena crónica infantil (CML), leucemia mielomonocítica juvenil (JMML), el trastorno mieloproliferativo transitorio (TMT) o síndromes mielodisplásicos (SMD).
LMA infantil se describe como recién diagnosticada, en remisión o recidivante.
LMA infantil recién diagnosticado
En niños recién diagnosticados AML no ha sido tratado, excepto para aliviar síntomas tales como fiebre, sangrado o dolor, y una de las siguientes situaciones:
Más de 20% de las células en la médula ósea son blastos ( leucemia células).
o
Menos de 20% de las células en la médula ósea son blastos y hay un cambio específico en el cromosoma.
La LMA infantil en remisión
En la LMA infantil en remisión, la enfermedad ha sido tratada y los siguientes son verdaderas:
El recuento sanguíneo completo es casi normal.
Menos de 5% de las células en la médula ósea son blastos (células leucémicas).
No hay signos o síntomas de leucemia en el cerebro, la médula espinal u otras partes del cuerpo.
Leucemia mieloide aguda infantil recidivante
Leucemia mieloide aguda infantil (LMA) ha recidivado (volvió) después de haber sido tratado. El cáncer puede reaparecer en la sangre y la médula ósea o en otras partes del cuerpo, tales como el sistema nervioso central (cerebro y médula espinal).
Generales de las opciones de tratamiento
Hay diferentes tipos de tratamiento para los niños con leucemia mieloide aguda (LMA), leucemia mielógena crónica (LMC), leucemia mielomonocítica juvenil (JMML), trastorno mieloproliferativo transitorio (TMT) o síndromes mielodisplásicos (SMD).
Hay diferentes tipos de tratamiento disponibles para los niños con LMA, LMC, LMMJ, TMD o SMD. Algunos tratamientos son estándar (el tratamiento actualmente usado) y otros se encuentran en evaluación en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación que procura mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para pacientes con cáncer. Cuando los ensayos clínicos muestran que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo se puede convertir en el tratamiento estándar.
Dado que el cáncer en los niños es poco frecuente, la participación en un ensayo clínico debe ser considerado. Algunos ensayos clínicos están abiertos solo para pacientes que no han comenzado un tratamiento.
Los niños con LMA, LMC, LMMJ, TMD o SMD deben tener su tratamiento planificado por un equipo de profesionales de la salud que son expertos en el tratamiento de la leucemia infantil y otras enfermedades de la sangre.
El tratamiento será supervisado por un oncólogo pediatra, un médico que se especializa en el tratamiento de niños con cáncer. El oncólogo pediatra trabaja con otros proveedores de atención de la salud que son expertos en el tratamiento de niños con leucemia y que se especializan en ciertas áreas de la medicina. Estos pueden incluir los siguientes especialistas:
Hematólogo.
Oncólogo médico.
Cirujano pediátrico.
Oncólogo radioterapeuta.
Neurólogo.
Neuropathologist.
Neuroradiólogo.
Especialista en enfermería pediátrica.
Trabajador social.
Especialista en rehabilitación.
Psicólogo.
Algunos tratamientos del cáncer causan efectos secundarios meses o años después de terminar el tratamiento.
Regulares exámenes de seguimiento son muy importantes. Algunos tratamientos del cáncer causan efectos secundarios que continúan o aparecen meses o años después del tratamiento del cáncer ha terminado. Estos se llaman efectos tardíos. Los efectos tardíos del tratamiento del cáncer pueden incluir:
Los problemas físicos.
Los cambios en el estado de ánimo, los sentimientos, el pensamiento, el aprendizaje o la memoria.
Segundos cánceres (nuevos tipos de cáncer).
Algunos efectos tardíos se pueden tratar o controlar. Es importante que los padres de niños que reciben tratamiento para la LMA u otras enfermedades de la sangre hablen con sus médicos sobre el tratamiento del cáncer de efectos puede tener sobre sus hijos. (Ver el sumario del PDQ sobre Efectos tardíos del tratamiento anticanceroso en la niñez para más información).
El tratamiento de la LMA infantil general en dos fases.
El tratamiento de la LMA infantil se realiza en fases:
La terapia de inducción: esta es la primera fase del tratamiento. Su propósito es destruir las células leucémicas en la sangre y la médula ósea. Esto pone a la leucemia en remisión.
La terapia de consolidación / intensificación: Esta es la segunda fase del tratamiento. Se inicia una vez que la leucemia está en remisión. El propósito de la terapia posterior a la remisión es matar cualquier célula de leucemia restante que pueden no estar activo, pero podría comenzar a crecer nuevamente y causar una recaída.
El tratamiento se llama sistema nervioso central (SNC), la terapia santuario se puede dar durante la fase de inducción del tratamiento. Dado que la quimioterapia que se administra oralmente o se inyecta en una vena puede no llegar a las células leucémicas del SNC (cerebro y médula espinal), las células son capaces de encontrar "santuario" (ocultar) en el SNC. La quimioterapia intratecal es capaz de alcanzar y destruir las células leucémicas en el SNC y prevenir que el cáncer recidive (vuelva). La terapia santuario del SNC también se llama profilaxis del SNC.
Siete tipos de tratamiento estándar se utilizan para la LMA infantil, LMC infantil, la LMMJ, TMD o SMD.
Quimioterapia
La quimioterapia es un tratamiento del cáncer que utiliza medicamentos para interrumpir el crecimiento de células cancerosas, ya sea mediante su destrucción o impidiendo su multiplicación. Cuando la quimioterapia se administra oralmente o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y pueden alcanzar las células cancerosas en todo el cuerpo (quimioterapia sistémica). Cuando la quimioterapia se coloca directamente en el líquido cefalorraquídeo (quimioterapia intratecal), un órgano o una cavidad corporal como el abdomen, los medicamentos afectan principalmente las células cancerosas en esas áreas (quimioterapia regional). La quimioterapia de combinación es el tratamiento con más de un medicamento contra el cáncer.
La forma de administración de la quimioterapia depende del tipo de cáncer a tratar.
En la LMA, las células leucémicas pueden propagarse al cerebro y / o médula espinal. Medicamentos anticancerosos administrados por vía oral o intravenosa para tratar la AML no pueden cruzar la barrera sangre-cerebro y entrar en el líquido que rodea el cerebro y la médula espinal. En lugar de ello, un fármaco contra el cáncer se inyecta en el espacio lleno de líquido para matar las células de leucemia que pueden haberse diseminado allí. Esto se llama quimioterapia intratecal. 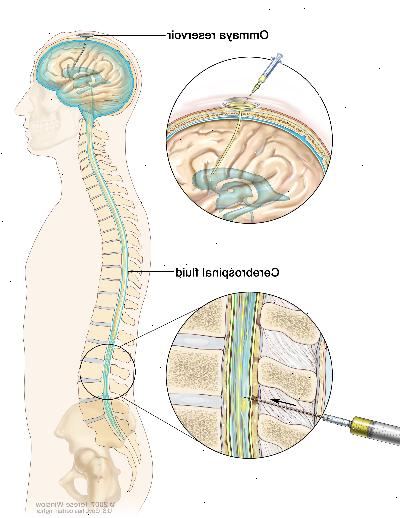
Ver medicamentos aprobados para la leucemia mieloide aguda para más información.
La terapia de radiación
La radioterapia es un tratamiento del cáncer que utiliza rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que crezcan. Hay dos tipos de radioterapia. La radioterapia externa utiliza una máquina fuera del cuerpo para enviar radiación hacia el cáncer. La radioterapia interna utiliza una sustancia radioactiva sellada en agujas, semillas, alambres o catéteres que se colocan directamente dentro o cerca del cáncer. La radioterapia externa puede ser utilizado para tratar la LMA infantil que se ha extendido o se pueden propagar al cerebro y la médula espinal. Cuando se utiliza de esta manera, se denomina sistema nervioso central (SNC) la terapia santuario o profilaxis del SNC.
Trasplante de células madre
Trasplante de células madre es una forma de administrar la quimioterapia y reemplazar las células generadoras de sangre que son anormales o destruidas por el tratamiento contra el cáncer. Las células madre (células sanguíneas inmaduras) se extraen de la sangre o la médula ósea del paciente o un donante y se congelan y almacenan. Después de finalizar la quimioterapia, las células madre almacenadas se descongelan y se devuelven al paciente mediante una infusión. Estas células madre reinyectadas, crecen (y restauran) las células sanguíneas del cuerpo.
Terapia dirigida con un inhibidor de la tirosina cinasa
La terapia dirigida es un tratamiento que utiliza medicamentos u otras sustancias para identificar y atacar células cancerosas específicas sin dañar las células normales. La terapia con inhibidores de la tirosina cinasa (ITC) es un tipo de terapia dirigida que bloquea las señales que los tumores necesitan para crecer. TKIs bloquea la enzima, la tirosina quinasa, que hace que las células madre se conviertan en células blancas de la sangre más (granulocitos o blastocitos) que el cuerpo necesita. Imatinib (Gleevec) es uno de los TKIs utilizados para tratar la LMC infantil.
ITC se puede utilizar en combinación con otros medicamentos contra el cáncer como terapia adyuvante (tratamiento administrado después del tratamiento inicial, para disminuir el riesgo de que el cáncer regrese).
Ver medicamentos aprobados para los trastornos mieloproliferativos para más información.
Otra terapia farmacológica
Lenalidomida puede ser usado para disminuir la necesidad de transfusiones en pacientes con síndromes mielodisplásicos causadas por un cambio en el cromosoma específico.
El trióxido de arsénico y el ácido trans-retinoico (ATRA) son medicamentos contra el cáncer que matan a las células de leucemia, detener las células de la leucemia se dividan, o ayudan a las células leucémicas a madurar en células blancas de la sangre. Estos fármacos se utilizan en el tratamiento de un subtipo de LMA llamado leucemia promielocítica aguda (APL).
Ver medicamentos aprobados para la leucemia mieloide aguda para más información.
La conducta expectante
La conducta expectante es la vigilancia estrecha de la enfermedad de un paciente sin administrar ningún tratamiento hasta que los síntomas se presenten o cambien. A veces se usa para tratar el síndrome mielodisplásico o TMD.
La atención de apoyo
La atención de apoyo se da a disminuir los problemas causados por la enfermedad o su tratamiento. La atención de apoyo puede incluir lo siguiente:
Transfusiontherapy: Una forma de dar a los glóbulos rojos, glóbulos blancos o plaquetas para reemplazar las células sanguíneas destruidas por la enfermedad o el tratamiento del cáncer. La sangre puede ser donada por otra persona o puede haber sido tomada de la persona anterior y se almacena hasta que se necesita.
La terapia con medicamentos, como los antibióticos.
Leucaféresis: procedimiento por el cual una máquina especial se utiliza para eliminar las células blancas de la sangre de la sangre. La sangre se toma del paciente y se puso a través de un separador de células de la sangre donde se eliminan las células blancas de la sangre. El resto de la sangre se devuelve entonces al torrente sanguíneo del paciente.
Nuevos tipos de tratamiento se están probando en ensayos clínicos.
Esta sección del sumario hace referencia a tratamientos que se están estudiando en ensayos clínicos. Tal vez no se mencionen todos los tratamientos nuevos. La información sobre ensayos clínicos, consultar el portal de Internet del NCI.
La terapia dirigida
La terapia dirigida es un tipo de tratamiento que se usan medicamentos u otras sustancias para identificar y atacar células cancerosas específicas sin dañar las células normales. Los anticuerpos monoclonales, inhibidores del proteasoma, inhibidores de la tirosina quinasa, y las células asesinas naturales (NK) son tipos de terapias dirigidas que se estudian en el tratamiento de la LMA infantil.
Terapia con anticuerpos monoclonales se usan anticuerpos producidos en el laboratorio, a partir de un solo tipo de célula del sistema inmune. Estos anticuerpos pueden identificar sustancias en células cancerosas o sustancias normales que pueden ayudar a las células cancerosas. Los anticuerpos se adhieren a las sustancias y eliminan las células cancerosas, bloquean su crecimiento o impiden que se diseminen. Los anticuerpos monoclonales se administran por infusión. Se pueden usar solos o para transportar medicamentos, toxinas o material radiactivo directamente a las células cancerosas. Los anticuerpos monoclonales pueden ser utilizados en combinación con la quimioterapia como la terapia adyuvante.
Los inhibidores del proteasoma descomponen las proteínas en las células cancerosas y destruirlas. El bortezomib es un inhibidor del proteasoma se utiliza para tratar la leucemia promielocítica aguda infantil.
Sorafenib es un inhibidor de la tirosina quinasa en estudio para el tratamiento de la LMA infantil.
Células asesinas naturales (NK) son células blancas de la sangre que pueden matar a las células tumorales. Estos se pueden tomar de un donante y se administran al paciente por infusión para ayudar a matar las células de leucemia.
Los pacientes deberían pensar en participar en un ensayo clínico.
Para algunos pacientes, la participación en un ensayo clínico puede ser la mejor opción de tratamiento. Los ensayos clínicos forman parte del proceso de investigación del cáncer. Los ensayos clínicos se realizan para determinar si los nuevos tratamientos para el cáncer son seguros y eficaces, o mejores que el tratamiento estándar.
Muchos de los tratamientos estándar actuales para el cáncer se basan en ensayos clínicos anteriores. Los pacientes que participan en un ensayo clínico pueden recibir el tratamiento estándar o estar entre los primeros en recibir un nuevo tratamiento.
Los pacientes que participan en los ensayos clínicos también ayudan a mejorar la forma en que el cáncer se puede tratar en el futuro. Aunque los ensayos clínicos no conduzcan a tratamientos nuevos eficaces, a menudo responden a preguntas importantes y ayudan a mover la investigación avance.
Los pacientes pueden entrar en ensayos clínicos antes, durante o después de comenzar su tratamiento para el cáncer.
Algunos ensayos clínicos sólo incluyen a pacientes que todavía no recibieron tratamiento. Otros ensayos prueban los tratamientos para los pacientes cuyo cáncer no ha mejorado. También hay ensayos clínicos que prueban nuevas maneras de impedir que el cáncer recidive (vuelva) o de reducir los efectos secundarios del tratamiento del cáncer.
Los ensayos clínicos se realizan en muchas partes del país. Vea la sección sobre Opciones de Tratamiento para encontrar enlaces a los ensayos clínicos que se realizan actualmente. Estos se han recuperado de la lista del NCI de ensayos clínicos.
Pueden necesitarse pruebas de seguimiento.
Algunas de las pruebas que se usaron para diagnosticar el cáncer o para determinar el estadio del cáncer se pueden repetir. Algunas pruebas se repiten para asegurarse que ver qué tan bien está funcionando el tratamiento. Las decisiones acerca de seguir, cambiar o suspender el tratamiento pueden basarse en los resultados de estas pruebas. Esto a veces se llama reestadificación.
Algunas de las pruebas se seguirán repitiendo de vez en cuando después de terminar el tratamiento. Los resultados de estas pruebas pueden mostrar si la enfermedad ha cambiado o si el cáncer recidivó (volvió). Estas pruebas a veces se llaman pruebas de seguimiento o chequeos.
Las opciones de tratamiento para la leucemia mieloide aguda infantil, síndromes mielodisplásicos y la leucemia mielomonocítica juvenil
Un enlace a una lista de ensayos clínicos actuales se incluye para cada sección de tratamiento. Para algunos tipos o estadios del cáncer, puede que no haya lista de ensayos clínicos. Consulte con el médico sobre ensayos clínicos que no figuran en esta lista, pero puede ser adecuado para usted.
Leucemia mieloide aguda infantil recién diagnosticado
El tratamiento de la leucemia mieloide aguda infantil recién diagnosticada puede incluir lo siguiente:
La combinación de quimioterapia más terapia santuario del sistema nervioso central con quimioterapia intratecal.
Un ensayo clínico que compara diferentes chemotherapyregimens (dosis y horarios de tratamiento).
Una prueba clínica de quimioterapia combinada y terapia dirigida con un inhibidor del proteasoma o un inhibidor de la tirosina quinasa, con o sin trasplante de células madre.
El tratamiento de recién diagnosticado leucemia aguda infantil con un sarcoma granulocítico (cloroma) puede incluir quimioterapia con o sin radioterapia.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia mieloide aguda infantil no tratada y otras neoplasias mieloides. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
La leucemia mieloide aguda en remisión
El tratamiento de la leucemia mieloide aguda (LMA) durante la fase de remisión (terapia de consolidación / intensificación), depende del subtipo de LMA y puede incluir lo siguiente:
La quimioterapia de combinación.
Trasplante de células madre.
Un ensayo clínico de terapia dirigida con celltransplant asesinas naturales después de la quimioterapia.
Una prueba clínica de quimioterapia combinada y terapia dirigida con un inhibidor del proteasoma o un inhibidor de la tirosina quinasa, con o sin trasplante de células madre.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia mieloide aguda infantil en remisión. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
Leucemia mieloide aguda infantil recidivante
El tratamiento de la leucemia mieloide aguda infantil recidivante puede incluir los siguientes:
La quimioterapia de combinación
La combinación de quimioterapia y trasplante de células madre.
Un segundo trasplante de células madre.
Un ensayo clínico de un nuevo medicamento contra el cáncer.
Un ensayo clínico de combinaciones de nuevos medicamentos contra el cáncer, los nuevos agentes biológicos y trasplante de células madre utilizando distintas fuentes de células madre.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia mieloide aguda infantil recidivante. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
La leucemia promielocítica aguda
El tratamiento de la leucemia promielocítica aguda puede incluir lo siguiente:
El ácido trans-retinoico (ATRA) más quimioterapia.
Trioxidetherapy arsénico.
Terapia nervioso central santuario sistema con quimioterapia intratecal.
Un ensayo clínico de terapia de trióxido de arsénico y el ácido trans-retinoico y quimioterapia de dosis baja.
Tratamientos para el cuidado de apoyo se utilizan para gestionar los problemas causados por la enfermedad, como una infección, sangrado y anemia.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia promielocítica aguda (M3). Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
Leucemia promielocítica aguda recidivante
El tratamiento de la leucemia promielocítica recurrentacute puede incluir lo siguiente:
Acidtherapy trans-retinoico (ATRA) más quimioterapia.
Terapia de trióxido de arsénico.
Terapia dirigida con un anticuerpo monoclonal.
Trasplante de células madre.
Un ensayo clínico de terapia dirigida con un inhibidor del proteasoma y la quimioterapia.
Un ensayo clínico de nuevas combinaciones de quimioterapia.
Un ensayo clínico de terapia dirigida con un inhibidor de la tirosina quinasa.
Los niños con síndrome de Down y LMA
El tratamiento de la leucemia mieloide aguda en niños con síndrome de Down puede incluir quimioterapia de combinación más terapia santuario del sistema nervioso central con quimioterapia intratecal.
La leucemia mielógena crónica
El tratamiento para la leucemia mielógena crónica infantil puede incluir lo siguiente:
Terapia dirigida con Gleevec.
Trasplante de células madre u otros inhibidores de la tirosina quinasa para los pacientes que no responden al tratamiento con Gleevec o cuya enfermedad reaparezca después del tratamiento.
Un ensayo clínico de terapia dirigida con otros inhibidores de la tirosina quinasa.
Un ensayo clínico de trasplante de células madre utilizando dosis más bajas de quimioterapia.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia mielógena crónica infantil. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
Leucemia mielomonocítica juvenil
Tratamiento de mielomonocítica juvenil Leucemia (JMML) suele trasplante de células madre. Si JMML repite después de un trasplante de células madre, un segundo trasplante de células madre puede ser hecho.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia mielomonocítica juvenil. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
Trastorno mieloproliferativo transitorio
Trastorno mieloproliferativo transitorio (TMT) por lo general desaparece por sí sola. Para TMD que no desaparece por sí solo, el tratamiento puede incluir lo siguiente:
Transfusiontherapy.
Leucaféresis.
La quimioterapia.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con leucemia / trastorno mieloproliferativo transitorio mieloide aguda. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
Los síndromes mielodisplásicos
El tratamiento de los síndromes mielodisplásicos (SMD) puede incluir lo siguiente:
La conducta expectante.
Trasplante de células madre.
La quimioterapia de combinación.
Lenalidomidetherapy.
Un ensayo clínico de trasplante de células madre utilizando dosis más bajas de quimioterapia.
Un ensayo clínico de un nuevo medicamento contra el cáncer o terapia dirigida.
Tratamientos para el cuidado de apoyo se utilizan para gestionar los problemas causados por la enfermedad, como una infección, sangrado y anemia.
Si el MDS progresa a leucemia mieloide aguda (LMA), el tratamiento será el mismo que el tratamiento para el paciente con LMA recién diagnosticada.
Compruebe si hay ensayos clínicos en Estados Unidos en la lista del NCI de ensayos clínicos sobre el cáncer y que están aceptando pacientes con síndromes mielodisplásicos infantiles. Para encontrar resultados más específicos, refinar la búsqueda usando otras características, como la ubicación del ensayo, el tipo de tratamiento o el nombre del medicamento. Información general sobre ensayos clínicos, consultar el portal de Internet del NCI.
Para obtener más información acerca de la leucemia mieloide aguda infantil y otras malignidades mieloides
Para mayor información del Instituto Nacional del Cáncer sobre la leucemia mieloide aguda infantil y otras malignidades mieloides, consulte el siguiente:
Lo que usted necesita saber sobre ™ la leucemia
Medicamentos aprobados para la leucemia mieloide aguda
Medicamentos aprobados para los trastornos mieloproliferativos
Trasplantes de Células Madre Sanguíneas: Entendiendo al Cáncer
Trasplante de médula ósea y el trasplante de células madre de sangre periférica
Targeted Cancer Therapies
Terapias Dirigidas: Entendiendo al Cáncer
Para obtener más información sobre el cáncer de la niñez y otros recursos generales del cáncer del Instituto Nacional del Cáncer, consulte el siguiente:
Lo que usted necesita saber sobre ™ el cáncer
Cánceres de la Niñez
CureSearch para el Cáncer Infantil
Los efectos tardíos del tratamiento anticanceroso en la niñez
Los adolescentes y adultos jóvenes con cáncer
Jóvenes con Cáncer: Un Manual para Padres
Atención a Niños y Adolescentes con Cáncer
Entendiendo al Cáncer: Cáncer
La estadificación del cáncer
Hacer frente al cáncer de apoyo y cuidados paliativos
Biblioteca del cáncer
Información para los sobrevivientes / cuidadores / Defensores
Obtenga más información del NCI
Llame al 1-800-4-CANCER
Para obtener más información, los residentes de EE.UU. pueden llamar al (NCI) Servicio de Información sobre el Cáncer al número gratuito 1-800-4-CANCER del Instituto Nacional del Cáncer (1-800-422-6237) de lunes a viernes 08 a.m.-8:00 pm, hora del este. Un especialista en información sobre el cáncer estará disponible para responder a sus preguntas.
Chat online
Servicio de chat en línea LiveHelp del NCI ® ofrece a los usuarios la oportunidad de conversar en línea con un especialista en información. El servicio es de 8:00 am a 11:00 pm, hora del Este, de lunes a viernes. Los especialistas en información pueden ayudar a los usuarios de Internet a encontrar información en el portal del NCI y responder preguntas sobre el cáncer.
Escríbanos
Para obtener más información del NCI, sírvase escribir a la siguiente dirección:
Oficina de Investigaciones NCI Public
Suite de 3036A
6116 Executive Boulevard, MSC8322
Bethesda, MD 20892-8322
Buscar en el sitio web del NCI
El sitio de Internet del NCI provee acceso en línea a información sobre el cáncer, ensayos clínicos, y otros sitios web y organizaciones que ofrecen servicios de apoyo y recursos para los pacientes con cáncer y sus familias. Para una búsqueda rápida, use la casilla de búsqueda en la esquina superior derecha de cada página Web. Los resultados de una gama amplia de términos buscados incluirán una lista de las "Mejores Opciones," páginas web que son escogidas de forma editorial asemejan bastante al término que usted busca.
También hay muchos otros lugares para obtener materiales e información sobre el tratamiento del cáncer y servicios. Los hospitales pueden tener información sobre instituciones o regionales que ofrecen información sobre ayuda financiera, transporte desde y hacia el tratamiento, que reciben atención en el hogar, y que se ocupan de los problemas relacionados con el tratamiento del cáncer.
Buscar publicaciones
El NCI tiene folletos y otros materiales para pacientes, profesionales de la salud y el público. Estas publicaciones describen los diferentes tipos de cáncer, los métodos de tratamiento contra el cáncer, para sobrellevar el cáncer y los ensayos clínicos. Algunas publicaciones proveen información sobre las pruebas para el cáncer, las causas del cáncer y la prevención, estadísticas de cáncer, y las actividades de investigación del NCI. Los materiales del NCI sobre estos y otros temas, pueden solicitarse o imprimirse directamente desde la búsqueda de publicaciones. Estos materiales también se pueden solicitar con una llamada al Servicio de Información sobre el Cáncer al número gratuito 1-800-4-CANCER (1-800-422-6237).
Modificaciones a este sumario (12/15/2011)
Los resúmenes de información PDQcancer se revisan con regularidad y se actualizan como se obtiene nueva información. Esta sección describe los cambios más recientes hechos a este sumario a partir de la fecha arriba indicada.
Se hicieron cambios en este sumario para reflejar los introducidos en la versión profesional de la salud.
Descripción del PDQ
El PDQ es una base de datos integral sobre el cáncer disponible en el sitio web del NCI.
El PDQ es una base de datos de información integral sobre el cáncer (NCI) del Instituto Nacional del Cáncer. La mayor parte de la información del PDQ está disponible en el portal de Internet del NCI. El PDQ es uno de los servicios del NCI. El NCI forma parte de los Institutos Nacionales de Salud, el centro de coordinación del gobierno federal para la investigación biomédica.
PDQ contiene sumarios con información sobre el cáncer.
La base de datos del PDQ contiene sumarios con la información más reciente publicada sobre la prevención, detección, genética, tratamiento, cuidados de apoyo, y medicina complementaria y alternativa. La mayoría de los sumarios se encuentran en dos versiones. La versión para profesionales contiene información detallada, escrita en lenguaje técnico. La versión para pacientes está escrita en lenguaje fácil de entender, no técnico. Ambas versiones proveen información actualizada y precisa sobre el cáncer.
Los sumarios del PDQ con información sobre el cáncer son desarrollados por expertos en cáncer y revisados con frecuencia.
Consejos Editoriales compuestos por expertos en oncología y especialidades afines, son responsables de redactar y mantener los sumarios con información sobre el cáncer. Estos sumarios son revisados regularmente y se hacen cambios como la nueva información esté disponible. La fecha de cada sumario ("Fecha de actualización") indica la fecha del cambio más reciente.
El PDQ también contiene información sobre ensayos clínicos.
Un ensayo clínico es un estudio para responder a una pregunta de carácter científico, como por ejemplo si un medicamento es mejor que otro. Los ensayos se basan en estudios anteriores y lo que se ha aprendido en el laboratorio. Cada ensayo responde a ciertos interrogantes científicos para encontrar nuevos y mejores métodos para ayudar a los pacientes con cáncer. Durante los ensayos clínicos de tratamiento se obtiene información acerca de los efectos de un nuevo tratamiento y lo bien que funciona. Si un ensayo clínico muestra que un tratamiento nuevo es mejor que el empleado hasta la actualidad, el nuevo tratamiento se puede convertir "estándar". En Europa, alrededor de dos tercios de los niños con cáncer son tratados en un ensayo clínico en algún momento de su enfermedad.
Un listado de ensayos clínicos se incluyen en PDQ y están disponibles en el portal de Internet del NCI. Las descripciones de los ensayos están disponibles en las versiones profesionales y de pacientes de salud. Para obtener más ayuda en la localización de un ensayo clínico de cáncer infantil, llame al Servicio de Información sobre el Cáncer al 1-800-4-CANCER (1-800-422-6237).
La base de datos del PDQ contiene listados de grupos especializados en ensayos clínicos.
El Grupo de Oncología Infantil (COG) es el grupo principal que organiza ensayos clínicos para el cáncer infantil en la Europa. Información de comunicarse con el COG se encuentra disponible en el sitio Web del NCI o en el Servicio de Información sobre el Cáncer al 1-800-4-CANCER (1-800-422-6237).

