Las siguientes son algunas de las pruebas más comunes que se realizan durante el embarazo:
Primer trimestre del embarazo las pruebas de detección prenatales
La prueba del primer trimestre es una combinación de ultrasonido fetal y sangre materna, realizadas durante el primer trimestre del embarazo. Este proceso de investigación puede ayudar a determinar el riesgo de que el feto tenga ciertos defectos de nacimiento. Las pruebas de detección se pueden usar solos o en combinación con otras pruebas.
Hay tres partes de evaluación del primer trimestre:
Prueba de ultrasonido para la translucencia nucal (NT)
Prueba de translucencia nucal utiliza una prueba de ultrasonido para examinar el área en la parte posterior del cuello del feto por un aumento de líquido o engrosamiento.Dos pruebas de suero materno (sangre)
Las pruebas de sangre miden dos sustancias que se encuentran en la sangre de las mujeres embarazadas:Pruebas de embarazo asociada a la proteína plasmática (PAPP-A) - una proteína producida por la placenta al comienzo del embarazo. Los niveles anormales están relacionados con un aumento del riesgo de anormalidad cromosómica.
Gonadotropina coriónica humana (hCG) - hormona producida por la placenta al comienzo del embarazo. Los niveles anormales están relacionados con un aumento del riesgo de anormalidad cromosómica.
Cuando se utilizan juntos como pruebas de detección del primer trimestre, de la translucencia nucal y de sangre materna tienen una mayor capacidad para determinar si el feto podría tener un defecto de nacimiento, como el síndrome de Down, trisomía 18 o trisomía 13.
Si los resultados de estas pruebas de detección del primer trimestre son anormales, se recomienda la asesoría genética. Las pruebas adicionales tales como el muestreo de vellosidades coriónicas, amniocentesis u otros ultrasonidos puede ser necesario para un diagnóstico preciso.
Segundo trimestre pruebas de detección prenatales
Screening prenatal Segundo trimestre puede incluir varios análisis de sangre, denominados marcadores múltiples. Estos marcadores proporcionan información sobre el riesgo de tener un bebé con ciertas enfermedades genéticas o defectos de nacimiento de la mujer. El examen se realiza generalmente mediante la adopción de una muestra de sangre de la madre entre las semanas 15 ª y 20 ª del embarazo (16 al 18 es ideal). Los marcadores múltiples incluyen:
Detección de alfafetoproteína (AFP) - examen de sangre que mide el nivel de alfa-fetoproteína en la sangre de la madre durante el embarazo. La AFP es una proteína que normalmente produce el hígado del feto y está presente en el líquido que rodea al feto (líquido amniótico) y atraviesa la placenta a la sangre de la madre. El análisis de sangre de AFP también se llama alfafetoproteína en suero materno (suero materno AFP).
Los niveles anormales de AFP pueden indicar lo siguiente:Defectos abiertos del tubo neural (ONTD), como la espina bífida
El síndrome de Down
Otras anomalías cromosómicas
Los defectos en la pared abdominal del feto
Twins - más de un feto produce la proteína
Una fecha de vencimiento calculado mal, ya que los niveles varían durante el embarazo
hCG - hormona gonadotrofina coriónica humana (hormona producida por la placenta)
Estriol - una hormona producida por la placenta
Inhibina - una hormona producida por la placenta
Los resultados anormales de AFP y otros marcadores pueden indicar la necesidad de realizar ensayos adicionales. Por lo general, se realiza un ultrasonido para confirmar las fechas del embarazo y observar en la columna vertebral del feto y otras partes del cuerpo en busca de defectos. Se puede necesitar una amniocentesis para el diagnóstico preciso.
Detección de marcadores múltiples no es diagnóstico. Esto significa que no es 100 por ciento exacta, y es sólo una prueba de detección para identificar los casos en los que es necesario efectuar exámenes adicionales para su embarazo. Puede haber resultados falso-positivos - que indican un problema cuando en realidad el feto es sano, o resultados falso - que indiquen un resultado normal cuando en realidad el feto tiene un problema de salud.
Cuando una mujer tiene el primer y segundo trimestre del embarazo las pruebas de cribado, la efectividad de las pruebas para detectar una anomalía es mayor que utiliza sólo una en forma independiente. Casi todos los casos de síndrome de Down pueden detectarse cuando se utiliza el primero y segundo trimestre tanto.
¿Qué es la amniocentesis?
La amniocentesis es un procedimiento empleado para obtener una muestra pequeña del líquido amniótico que rodea al feto para diagnosticar trastornos cromosómicos y defectos del tubo neural abierto (ONTD), como la espina bífida. Las pruebas están disponibles para otros defectos y trastornos genéticos, según los antecedentes familiares y la disponibilidad de las pruebas de laboratorio en el momento del procedimiento. Una amniocentesis generalmente se recomienda a las mujeres entre las semanas 15 ª y 20 ª del embarazo que están en mayor riesgo de anomalías cromosómicas, como las mujeres que tienen más de 35 años de edad al momento del parto, o los que han tenido una prueba de detección del suero materno hayan resultado anormales, lo que indica un aumento del riesgo de anomalías cromosómicas o defectos del tubo neural.
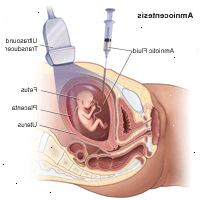
¿Cómo se realiza la amniocentesis?
La amniocentesis es un procedimiento que consiste en insertar una aguja larga y delgada a través del abdomen de la madre y dentro del saco amniótico para extraer una pequeña muestra del líquido amniótico para su examen. El líquido amniótico contiene células eliminadas por el feto, que portan información genética. Si bien los detalles específicos de cada procedimiento varían levemente, en general la amniocentesis sigue este proceso:
El abdomen de la mujer se limpia con un antiséptico.
El médico puede o no aplicar un anestésico local para adormecer la piel.
El ultrasonido se usa para ayudar a guiar una aguja hueca en la bolsa amniótica.
Una pequeña muestra de líquido se extrae para análisis de laboratorio.
Actividades extenuantes deben evitarse durante 24 horas posteriores a una amniocentesis.
Las mujeres pueden sentir algunos calambres durante o después de la amniocentesis.
Los embarazos gemelares o múltiples es necesario tomar muestras de cada bolsa amniótica, para estudiar a cada bebé. Dependiendo de la posición del bebé, la placenta, la cantidad de líquido o la anatomía del paciente, a veces la amniocentesis no se puede realizar. El líquido se envía a un laboratorio de genética para que las células puedan crecer y ser analizado. Alfafetoproteína, una proteína producida por el feto que está presente en el líquido, también se mide para descartar defectos del tubo neural, como la espina bífida. Los resultados suelen estar disponibles en unos 10 días a dos semanas, dependiendo del laboratorio.
¿Qué es un muestreo de vellosidades coriónicas (CVS)?
Muestra de vellosidad coriónica (CVS) es un examen prenatal que consiste en tomar una muestra de parte del tejido placentario. Este tejido tiene el mismo material genético que el feto y se examina para detectar anomalías cromosómicas y otros problemas genéticos. Las pruebas están disponibles para otros defectos y trastornos genéticos, según los antecedentes familiares y la disponibilidad de las pruebas de laboratorio en el momento del procedimiento. En comparación con la amniocentesis (otro tipo de análisis prenatal), el CVS no suministra información relativa a defectos del tubo neural, como la espina bífida. Por esta razón, las mujeres que se someten a un CVS también necesitan un seguimiento de pruebas de sangre entre 16 a 18 semanas de su embarazo, para la detección de defectos del tubo neural.
¿Cómo se realiza el CVS?
CVS puede ser ofrecido a las mujeres que corren un mayor riesgo de anomalías cromosómicas o que tienen antecedentes familiares de algún defecto genético que pueda identificarse a partir del tejido de la placenta. CVS se realiza generalmente entre las semanas 10 y 12 del embarazo. Si bien los métodos exactos pueden variar, el procedimiento consiste en insertar un pequeño tubo llamado catéter a través de la vagina de una mujer y en el cuello del útero y por lo general sigue este proceso:
El ultrasonido se utiliza para guiar el catéter en su lugar cerca de la placenta.
Se extrae tejido utilizando una jeringa en el otro extremo del catéter.
Otro método es el CVS transabdominal, que consiste en insertar una aguja a través del abdomen de la embarazada para llegar al útero para probar las células de la placenta.
Las mujeres pueden sentir algunos calambres durante y después del procedimiento de CVS.
Las muestras de tejido se envían a un laboratorio de genética para crecer y ser analizados. Los resultados suelen estar disponibles en unos 10 días a dos semanas, dependiendo del laboratorio.
Los embarazos gemelares o múltiples suele ser necesario tomar muestras de cada placenta. Sin embargo, debido a la complejidad del procedimiento, y el posicionamiento de las placentas, el CVS no siempre es factible o exitosa con múltiplos.
Algunas mujeres pueden no ser candidatas ideales para el CVS o no obtener los resultados que son 100 por ciento de precisión, y por lo tanto pueden requerir una amniocentesis de seguimiento. En algunos casos hay una infección vaginal activa, como herpes o gonorrea, es imposible efectuar el procedimiento. Otras veces, el médico obtiene una muestra que no tiene suficiente tejido para crecer en el laboratorio, de modo que los resultados son incompletos o no concluyente.
¿Qué es el monitoreo fetal?
Durante el final del embarazo y durante el parto, el médico decida monitorizar la frecuencia cardíaca fetal y otras funciones. Monitoreo de la frecuencia cardíaca fetal es un método de control de la frecuencia y el ritmo de los latidos del corazón del feto. La frecuencia cardíaca fetal promedio es de entre 110 y 160 latidos por minuto. La frecuencia cardíaca fetal puede cambiar a medida que el feto responde a las enfermedades en el útero. Una frecuencia cardíaca fetal anormal o patrón puede significar que el feto no está recibiendo suficiente oxígeno o que existen otros problemas. Un patrón anormal también puede significar que una emergencia o parto por cesárea es necesaria.
¿Cómo se realiza el monitoreo fetal?
El uso de un fetoscopio (un tipo de estetoscopio) para escuchar los latidos del corazón del feto es el tipo más básico de monitorización del pulso fetal. Otro tipo de monitoreo se realiza con un dispositivo Doppler portátil. Esto se utiliza a menudo durante las visitas prenatales para contar la frecuencia cardíaca fetal. Durante el parto, a menudo se utiliza la monitorización fetal electrónica continua, sobre todo si un ritmo anormal se escucha con el fetoscopio. Si bien los detalles específicos de cada procedimiento varían levemente, en general la monitorización fetal electrónica sigue este proceso:
Se aplica un gel abdomen de la madre para actuar como un medio para el transductor de ultrasonidos.
El transductor de ultrasonidos está unido al abdomen mediante correas y transmite los latidos del corazón del feto a una grabadora. La frecuencia cardíaca fetal se visualiza en una pantalla y se imprime en un papel especial.
Durante las contracciones, un tocodinamómetro externa (un dispositivo de monitorización que se coloca sobre la parte superior del útero con un cinturón) puede registrar los patrones de las contracciones.
A veces, la monitorización fetal interna es necesaria para una lectura más precisa de la frecuencia cardíaca fetal. Su bolsa de aguas (líquido amniótico) debe ser roto y el cuello del útero se debe dilatar parcialmente utilizar la supervisión interna. La monitorización fetal interna consiste en insertar un electrodo a través del cuello uterino dilatado y fijar el electrodo al cuero cabelludo del feto, llamado un electrodo del cuero cabelludo fetal.
¿Qué es una prueba de tolerancia a la glucosa?
Una prueba de tolerancia a la glucosa, por lo general realizado en las 24 a 28 semanas de embarazo, mide los niveles de azúcar (glucosa) en la sangre de la madre. Los niveles de glucosa anormales pueden indicar gestacional diabetes.
¿Cómo se realiza una prueba de tolerancia a la glucosa?
Si bien los detalles específicos de cada procedimiento varían ligeramente, en general un examen de tolerancia a la glucosa sigue este proceso:
Se le puede pedir a la madre-a-ser de beber sólo agua en el día se le da la prueba de tolerancia a la glucosa.
Una muestra de ayuno inicial de sangre se extrae de una vena.
Se le dará una solución especial de glucosa para beber.
Se extrae sangre varias veces en el transcurso de varias horas para medir los niveles de glucosa en su cuerpo.
¿Qué es una cultura estreptococo del grupo B?
Estreptococo del grupo B (GBS) son bacterias que se encuentran en el tracto genital inferior de aproximadamente 25 por ciento de todas las mujeres. Infección por EGB normalmente no ocasiona problemas a las mujeres antes del embarazo, pero puede causar una enfermedad grave en la madre durante el embarazo. EGB puede causar corioamnionitis (infección grave de las membranas placentarias) e infección postparto. Las infecciones del tracto urinario causadas por los GBS pueden provocar trabajo de parto y nacimiento prematuros.
GBS es la causa más común de las infecciones que amenazan la vida en los recién nacidos, incluyendo la neumonía y la meningitis. Los bebés recién nacidos contraen la infección durante el embarazo o en el tracto genital de la madre durante el parto.
Los Centros para el Control y la Prevención de Enfermedades recomiendan el cribado de todas las mujeres embarazadas para vaginal y rectal colonización por estreptococo del grupo B con edad gestacional entre 35 a 37 semanas. El tratamiento de las madres con determinados factores de riesgo o cultivos positivos es importante reducir el riesgo de transmisión de GBS al bebé. Los bebés cuyas madres reciben tratamiento antibiótico para una prueba de GBS positiva son 20 veces menos probabilidades de desarrollar la enfermedad que aquellos sin tratamiento.
¿Qué es una ecografía?

La ecografía es una técnica de diagnóstico que utiliza un sonido de alta frecuencia
ondas para crear una imagen de los órganos internos. Una ecografía de detección se hace a veces en el transcurso de un embarazo para comprobar el crecimiento normal del feto y verificar la fecha de vencimiento. Las ecografías se pueden realizar en diferentes momentos del embarazo por diferentes motivos:
En el primer trimestre
Para establecer las fechas del embarazo
Para determinar el número de fetos e identificar estructuras de la placenta
Para diagnosticar un embarazo ectópico o aborto involuntario
Para examinar el útero y la anatomía de la pelvis
En algunos casos para detectar anomalías fetales
De mitad de trimestre (a veces llamado el escaneo de 18 a 20 a la semana)
Para confirmar las fechas del embarazo
Para determinar la cantidad de fetos y examinar las estructuras de la placenta
Para ayudar en las pruebas prenatales, como una amniocentesis
Para examinar la anatomía del feto y la presencia de anomalías
Para verificar la cantidad de líquido amniótico
Para examinar los patrones de flujo sanguíneo
Para observar el comportamiento y la actividad fetal
Para examinar la placenta
Para medir la longitud del cuello del útero
Para controlar el crecimiento fetal
Tercer trimestre
Para controlar el crecimiento fetal
Para verificar la cantidad de líquido amniótico
Como parte del perfil biofísico
Para determinar la posición de un feto
Para evaluar la placenta
¿Cómo se realiza una ecografía?
Si bien los detalles específicos de cada procedimiento varían ligeramente, en general, las ecografías siguen este proceso. Existen dos tipos de ultrasonidos se pueden realizar durante el embarazo:
Ecografía abdominal
En una ecografía abdominal, se aplica gel en el abdomen y el transductor de ultrasonido se desliza sobre el gel sobre el abdomen para crear la imagen.La ecografía transvaginal
En una ecografía transvaginal, un transductor de ultrasonido más pequeño se inserta en la vagina y se apoya contra la parte posterior de la vagina para crear una imagen. Una ecografía transvaginal produce imágenes más nítidas y es de uso frecuente en el embarazo temprano.
Hay varios tipos de técnicas de formación de imágenes de ultrasonido. La más común es la bidimensional o la 2D. Esto da una imagen plana de una cara de la imagen.
Si se necesita más información, un examen de ultrasonido en 3D se puede realizar. Esta técnica, que proporciona una imagen tridimensional y requiere equipo especial y entrenamiento especial. Pero la imagen 3D permite que el médico vea el ancho, la altura y la profundidad de las imágenes, que puede ser útil en el diagnóstico. Las imágenes en 3D también se pueden capturar y guardar para su posterior revisión.
La última tecnología es la ecografía 4D, que permite al médico visualizar el feto en movimiento en tiempo real. Con las imágenes 4D se muestran imágenes tridimensionales se actualiza continuamente, proporcionando una vista de "acción en vivo". Estas imágenes suelen tener un color dorado, que marcan sombras y relieves.
Las imágenes por ultrasonido se pueden capturar en las fotografías fijas o en video para documentar los hallazgos.
La ecografía es una técnica que está siendo constantemente mejorado y perfeccionado. Al igual que con cualquier prueba, los resultados pueden no ser del todo correctos. Sin embargo, la ecografía puede proporcionar información valiosa para los padres y proveedores de cuidado de la salud para ayudar a manejar y cuidar el embarazo y el feto. Además, la ecografía les proporciona a los padres tienen una oportunidad única de ver a su bebé antes de nacer, lo que ayuda a sentirse más unidos ya establecer una relación temprana.
¿Cuáles son los riesgos y beneficios de la ecografía?
La ecografía fetal no tiene riesgos conocidos, distintos de malestar leve debido a la presión del transductor sobre el abdomen o en la vagina. No hay radiación se utiliza durante el procedimiento.
El ultrasonido transvaginal requiere cubrir el transductor de ultrasonido en una funda de plástico / látex, que puede causar una reacción en pacientes con alergia al látex.
La ecografía fetal se ofrece a veces en entornos no médicos para proporcionar imágenes o videos de recuerdo para los padres. Si bien el procedimiento de ultrasonido en sí se considera seguro, es posible que el personal no capacitado pueden dar a los padres falsas garantías sobre el bienestar de su bebé, o tal vez una anomalía puede pasar desapercibida. Después de haber realizado la ecografía por personal médico capacitado que puedan interpretar correctamente los resultados se recomienda. Hable con su médico o partera si tiene alguna pregunta.
¿Qué es el análisis genético?
Muchas anomalías genéticas pueden diagnosticarse antes del nacimiento. Su médico o partera pueden recomendar pruebas genéticas durante el embarazo, si usted o su pareja tienen antecedentes familiares de trastornos genéticos y / o tuvieron un feto o un bebé con una anomalía genética.
Los ejemplos de trastornos genéticos que pueden diagnosticarse antes del nacimiento se incluyen los siguientes:
La fibrosis quística
Distrofia muscular de Duchenne
La hemofilia A
Talasemia
De células falciformes anemia
Poliquístico enfermedad renal
La enfermedad de Tay-Sachs
¿Qué incluyen los métodos de exploración genética?
Métodos de cribado genéticos pueden incluir los siguientes:
Exploración ultrasónica
Prueba de alfa-fetoproteína (AFP) o la prueba de marcadores múltiples
Muestreo de vellosidades coriónicas (CVS)
Amniocentesis
Muestra de sangre umbilical percutánea (extracción de una pequeña muestra de la sangre fetal del cordón umbilical)

