Visión general del sistema vascular
El sistema vascular de la sangre, también llamado el sistema circulatorio, el cuerpo se compone de arterias, venas y capilares (pequeños vasos sanguíneos entre las arterias y las venas que distribuyen la sangre rica en oxígeno al cuerpo). El corazón es responsable de bombear la sangre a través de esta red de vasos sanguíneos en todo el cuerpo.
Otro sistema vascular del cuerpo es el sistema linfático. Los vasos linfáticos transportan líquido linfático (un líquido de incoloro que contiene agua clara y las células sanguíneas). El sistema linfático ayuda a proteger ya mantener fluido el medio ambiente del cuerpo al filtrar y drenar la linfa de cada región del cuerpo.
Colectivamente, los sistemas sanguíneo y linfático son los sistemas de transporte del cuerpo. Ellos suministro de oxígeno, nutrientes, eliminación de productos de desecho, el equilibrio de líquidos, así como muchas otras funciones, a todos los órganos y tejidos del cuerpo. Por lo tanto, las enfermedades que afectan el sistema vascular pueden afectar a los órganos suministrados por una red vascular en particular, tales como las arterias coronarias del corazón, por ejemplo. Una obstrucción en las arterias coronarias del corazón puede causar un ataque al corazón.
¿Qué causa las enfermedades vasculares y las enfermedades?
Una enfermedad vascular es una enfermedad que afecta a las arterias y / o venas. Muy a menudo, la enfermedad vascular afecta el flujo de sangre, ya sea mediante el bloqueo o el debilitamiento de los vasos sanguíneos, o por daño de las válvulas que se encuentran en las venas. Los órganos y otras estructuras del cuerpo pueden ser dañados por la enfermedad vascular como resultado del flujo sanguíneo disminuido o completamente bloqueado.
Hay muchas causas diferentes de los diversos tipos de enfermedades vasculares y enfermedades. Sin embargo, la enfermedad arterial coronaria ( ataque al corazón ), enfermedad cerebrovascular (ictus), y la enfermedad arterial periférica (pérdida de una extremidad o el uso de las extremidades) son algunas de las principales causas de enfermedad y muerte en los EE.UU. Dado que existe un potencial para la ocurrencia de ataques al corazón, derrames cerebrales y la pérdida de una extremidad (s) que se ha impedido o disminuido, se concentra en el foco de la gestión médica de las enfermedades vasculares información sobre estas enfermedades.
Estas tres enfermedades enfermedades vasculares (infarto, accidente cerebrovascular y enfermedad vascular periférica) se pueden asociar a la misma causa, la aterosclerosis (la acumulación de placa, que es un depósito de sustancias grasas, colesterol, productos de desecho de las células, calcio y fibrina en la pared interna de una arteria), y están todos ellos vinculados a los mismos factores de riesgo.
La aterosclerosis es un proceso sistémico, progresivo, crónico vascular enfermedad que afecta especialmente a las arterias carótidas (principal de suministro de sangre al cerebro), las arterias coronarias (suministro de sangre al corazón), y las arterias periféricas de la misma manera.
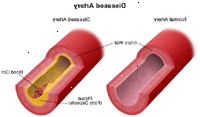
No se sabe exactamente cómo empieza la aterosclerosis ni cuál es su causa. La aterosclerosis puede empezar incluso en la niñez. Sin embargo, la enfermedad tiene el potencial de progresar rápidamente. En general se caracteriza por la acumulación de depósitos grasos en la capa más interna de las arterias. Si el proceso de la enfermedad avanza, la formación de placas puede tener lugar. Este engrosamiento estrecha las arterias y puede disminuir el flujo de sangre o completamente bloquear el flujo de sangre a los órganos y otros tejidos y estructuras del cuerpo.
La presencia de la aterosclerosis en cualquiera de estas áreas es un fuerte indicador de que existe también la presencia de aterosclerosis en las arterias de otras partes del cuerpo. Así como la aterosclerosis en las arterias del corazón puede causar un ataque al corazón o aterosclerosis de las arterias que van al cerebro puede causar un derrame cerebral, por lo que puede aterosclerosis de las arterias de las piernas causar una obstrucción. Una obstrucción puede obstruir el flujo sanguíneo, y potencialmente dar lugar a dolor en la pierna (s), úlceras o heridas que no cicatrizan, y / o la necesidad de amputación (extirpación quirúrgica) del pie o la pierna.
Por lo tanto, la gestión de los factores de riesgo debe ser optimizado para controlar la progresión de la enfermedad enfermedades vasculares causadas por la arteriosclerosis. Los estudios han demostrado que los cambios de estilo de vida no sólo se han detenido, sino también invertido la progresión de desarrollo de la aterosclerosis.
Dado que las enfermedades vasculares y enfermedades pueden afectar a más de uno de los sistemas del cuerpo a la vez, muchos tipos de médicos a tratar problemas vasculares. Los especialistas en medicina vascular y / o trabajar en estrecha colaboración con la cirugía los médicos de otras especialidades, tales como medicina interna, radiología intervencional, cardiología y otras? Para asegurar el cuidado exhaustivo de los pacientes con enfermedades vasculares.
¿Cuáles son los factores de riesgo para enfermedades vasculares?
Factores de riesgo modificables que se asocian con las cuatro principales enfermedades vasculares son:
La hiperlipidemia (altos niveles de grasas en la sangre, como el colesterol y los triglicéridos)
De fumar
Hipertensión
La falta de ejercicio
Dieta alta en grasas saturadas
Un factor de riesgo es cualquier cosa que pueda aumentar las probabilidades de desarrollar una enfermedad de una persona. Puede ser una actividad, como fumar, la dieta, la historia familiar, o muchas otras cosas. Distintas enfermedades tienen factores de riesgo diferentes.
Aunque estos factores pueden aumentar el riesgo de una persona, éstos no necesariamente causan la enfermedad. Algunas personas con uno o más factores de riesgo nunca desarrollan la enfermedad, mientras que otros desarrollan la enfermedad y no tienen factores de riesgo conocidos. Pero conocer sus factores de riesgo de cualquier enfermedad puede ayudar a guiarle en las acciones apropiadas, incluyendo el cambio de comportamientos y el ser monitoreado clínicamente para la enfermedad.
¿Cómo se puede correr el riesgo de factores se pueden controlar médicamente?
El tratamiento médico de las enfermedades vasculares más a menudo incluye la gestión de los factores de riesgo modificables, como la diabetes, la hiperlipidemia, el tabaquismo y la hipertensión arterial. Una visión general de la gestión de estos cuatro factores de riesgo es la siguiente:
La diabetes. La diabetes por sí sola, sin los otros factores de riesgo, acelera la velocidad de formación de la aterosclerosis.
Los niveles elevados de glucosa en la sangre están asociados con un mayor riesgo de enfermedad cardíaca y accidente cerebrovascular. Las recomendaciones de la Asociación Europea de Diabetes (ADA) incluyen el mantenimiento de los niveles de glucosa en sangre en el rango de 70 a 130 mg / dl antes de las comidas. La ADA recomienda también un análisis de sangre llamado hemoglobina A1c, la cual los niveles de glucosa en sangre promedio de más de un período de varios meses, para determinar si los niveles de glucosa han sido controlados. Se desea un nivel de hemoglobina A1c de menos del 7 por ciento.¿Qué es la hemoglobina A1c?
La hemoglobina es una sustancia que se encuentra dentro de los glóbulos rojos. Se transporta el oxígeno para el transporte a todas las células en el cuerpo. La hemoglobina también puede unirse a la glucosa.
Cuando demasiada glucosa permanece en el torrente sanguíneo durante un período prolongado de tiempo, la glucosa se adhiere a la hemoglobina dentro de las células rojas de la sangre. El más glucosa que hay en el torrente sanguíneo, el más glucosa se une a la hemoglobina. Un análisis de sangre de hemoglobina A1c será capaz de determinar el nivel promedio de glucosa durante un período de dos a tres meses. Niveles de hemoglobina A1c elevados se asocian con un mayor riesgo de enfermedad cardiovascular.
Su médico determinará el medicamento adecuado y el cuidado de su enfermedad específica. diabetes puede ser controlada con una dieta y ejercicio solamente, o con medicamentos, como los medicamentos hipoglucemiantes orales y / o insulina.La hiperlipidemia (altos niveles de grasas en la sangre, como el colesterol LDL y los triglicéridos). Existen dos tipos principales de grasas (lípidos) se encuentra en la sangre, el colesterol y los triglicéridos (lipoproteínas). El colesterol es un componente esencial que se encuentra en todas las membranas celulares humanas. Los triglicéridos son necesarios para ayudar a transferir la energía de los alimentos en las células del cuerpo.
Los altos niveles de lipoproteína de baja densidad (LDL) colesterol son una de las causas de la estructura alterada de la capa más interna de la pared de la arteria. Los niveles de LDL elevados se asocian con la formación de la placa aterosclerótica (material graso que se endurece, el bloqueo de la arteria y detener el flujo de sangre).
Los niveles de colesterol pueden subir y bajar sobre la base de los tipos de grasa que usted come, la cantidad de ejercicio que haces, y su peso. Su médico le puede aconsejar que hacer cambios en su dieta, así como sugerir un plan de ejercicio y la reducción de peso específico para sus necesidades. En algunos casos, puede haber una historia familiar de grasas elevadas en la sangre. El médico le aconsejará el mejor tratamiento para su enfermedad en particular.
Lípidos (grasa) terapia de reducción se puede recomendar para ayudar a reducir la progresión de la enfermedad aterosclerótica. Los National Cholesterol Education Program III (NCEP-III) recomiendan una meta objetivo de colesterol LDL a menos de 130 mg / dl. Sin embargo, si usted tiene un mayor riesgo de enfermedades del corazón, un LDL por debajo de 100 es ideal. El objetivo óptimo para su nivel de colesterol LDL puede depender de otros factores de riesgo. El médico tendrá en cuenta sus factores de riesgo individuales para ayudar a determinar qué es lo mejor para usted. Recomendaciones para otros tipos de grasas en la sangre incluyen triglicéridos menos de 150 mg / dl y lipoproteínas de alta densidad (HDL) mayor que 40 mg / dl.
Su médico puede determinar que usted necesita un medicamento para mantener un nivel de colesterol específico, además de cambios en la dieta y el ejercicio. Hay varios tipos de medicamentos utilizados para disminuir el colesterol. Las estatinas son un grupo de medicamentos antihiperlipidémicos, e incluyen simvastatina (Zocor), atorvastatina (Lipitor) y pravastatina (Pravachol), entre otros. Los estudios han demostrado que ciertas estatinas pueden disminuir el espesor de la pared de la arteria carótida, aumentar el tamaño del lumen (apertura) de la arteria y reducir la inflamación vascular piensa que es una causa de la aterosclerosis.
Debido a que la aterosclerosis puede progresar hasta el punto de estrechamiento o bloqueo de los vasos sanguíneos, otro tipo de medicamento puede ser utilizado para prevenir el estrechamiento o bloqueo causado por coágulos sanguíneos. Medicamentos antiplaquetarios (las plaquetas son células sanguíneas que se adhieren entre sí para evitar la hemorragia) pueden ser usadas para disminuir la "viscosidad" de las plaquetas y ayudar a prevenir la formación de coágulos dentro de los vasos sanguíneos. Tales medicamentos incluyen aspirina, clopidogrel (Plavix), o dipiridamol (Persantine).Para dejar de fumar. Fumar se ha demostrado para promover la aceleración de la enfermedad aterosclerótica y ha sido identificado como uno de los mayores factores de riesgo en el desarrollo de la enfermedad arterial periférica. Fumar está relacionado con una disminución de la tasa de resultados satisfactorios en intervenciones vasculares quirúrgicas, una mayor tasa de amputación, y un aumento del número de ataques cardíacos y accidentes cerebrovasculares. El tabaquismo también está relacionado con una disminución en la tasa de supervivencia de ataque cardíaco y accidente cerebrovascular víctimas.
Los efectos del tabaco incluyen:La constricción de los vasos sanguíneos (como los vasos sanguíneos se hacen más pequeñas, se eleva la presión arterial)
Aumento de los niveles de monóxido de carbono en el torrente sanguíneo, lo que dificulta el transporte de oxígeno
Formación de coágulos sanguíneos debido a la activación de las plaquetas
La aceleración del proceso de la aterosclerosis
Aumento del riesgo de bloqueo en las arterias de las piernas (hay un aumento del 30 por ciento a 50 por ciento con que fuma la mitad de un paquete al día)
Causa de ataques cardíacos, accidentes cerebrovasculares y / o muerte
Disminuye la posibilidad de resultado quirúrgico exitoso
Mayor riesgo de amputación
Para dejar de fumar se ha demostrado que disminuye la progresión del proceso aterosclerótico.
Las directrices actuales aconsejan a todos los fumadores a dejar de fumar. Si no puede dejar de fumar, su médico podría canalizarlo con un especialista. Un especialista puede recomendarle materiales educativos, asesoramiento modificación del comportamiento, medicamentos y atención de seguimiento. Intervenciones para dejar también pueden incluir grupos de apoyo o asesoramiento individual, el aprendizaje de nuevas habilidades de afrontamiento, sesiones con un especialista para un período de tiempo determinado, y / o terapia de reemplazo de nicotina. Instrucción específica debe incluirse si se inicia la terapia de reemplazo de nicotina. Medicamentos Nonnicotine también se pueden usar como una alternativa o en adición a otras terapias.
Pasos para dejar de fumar son:Deshágase de todos los cigarrillos y ceniceros antes de salir
Busque amigos y familia por el apoyo
Evite las situaciones sociales que estimulan el deseo de fumar (beber alcohol)
Pregúntele a su médico que lo refiera a un especialista para dejar de fumar
La mayoría de los planes de seguro cubren los medicamentos y los servicios para dejar de fumar. En algunos estados, Medicaid también incluye la cobertura para medicamentos.
Además, el aumento de peso ha demostrado ser mínima después de un año de dejar de fumar. Los beneficios de dejar de fumar son mayores que los efectos del aumento de peso.La presión arterial alta (hipertensión). La hipertensión arterial afecta a la estructura de la pared de la arteria, lo que acelera la velocidad con que se desarrolla la aterosclerosis.
De acuerdo con el Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI) de los Institutos Nacionales de Salud, la presión arterial alta en los adultos se define como:140 mm Hg o mayor presión sistólica
o90 mm Hg o mayor presión diastólica
En las directrices más actuales del NHLBI para la hipertensión, se agregó una nueva categoría para la presión de la sangre llamada prehipertensión:
120 mm Hg - 139 mm Hg de presión sistólica
o80 mm Hg - 89 mm Hg de presión diastólica
Las pautas del NHLBI definen la presión de la sangre normal de la siguiente manera:
Presión sistólica de Hg Menos de 120 mm
yA menos de 80 mm Hg de presión diastólica
Estas cifras se deben usar sólo como una guía. Una medición de presión sanguínea alta no es necesariamente una indicación de un problema. Su médico querrá ver varias mediciones de la presión sanguínea durante varios días o semanas antes de diagnosticarle hipertensión (presión sanguínea alta) e iniciar un tratamiento. Una persona que generalmente tiene la presión de la sangre por debajo de lo normal se puede considerar hipertensa con cifras de presión arterial inferiores a 140/90.
La pérdida de peso, el ejercicio físico regular y una dieta equilibrada ha demostrado ser eficaz en la reducción de la presión arterial alta. Una pérdida de peso de alrededor de cinco por ciento del peso corporal total puede disminuir la presión arterial y causar presión arterial medicamentos sean más eficaces. De acuerdo con las directrices sobre actividad física para la gente, una fuerte evidencia muestra que los 150 minutos o 2 horas y 30 minutos por semana de intensidad moderada actividad física aeróbica, como caminar a paso ligero, empujando una cortadora de césped, bailes de salón, o los aeróbicos de agua pueden ayudar a disminuir el el riesgo de presión arterial alta.
Medicamentos para la presión arterial pueden ser utilizados para ayudar a controlar la presión arterial elevada. Su médico le recetará el medicamento (s) apropiado para su situación. Hay varios tipos de medicamentos que actúan de diversas formas para disminuir la presión arterial.

