¿Cuál es el hepatoblastoma?
El hepatoblastoma es un tumor canceroso muy raro que se origina en el hígado. El hígado es uno de los órganos más grandes del cuerpo. Las principales funciones del hígado incluyen la filtración y guardar la sangre. El hígado está formado por lóbulos derecho e izquierdo. La mayoría de los tumores de hepatoblastoma se originan en el lóbulo derecho.
Esta enfermedad afecta principalmente a los niños desde la infancia hasta los 3 años de edad. Las células cancerosas del hepatoblastoma pueden propagarse (por metástasis) a otras áreas del cuerpo. Los sitios más comunes de metástasis son los pulmones, en las estructuras del abdomen y abdominales, y rara vez a los huesos, el sistema nervioso central, y la médula ósea.
Anatomía del hígado:
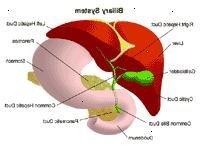
El hígado está situado en la parte superior derecha de la cavidad abdominal, debajo del diafragma y por encima del estómago, el riñón derecho y los intestinos. Con la forma de un cono, el hígado es un órgano de color marrón rojizo oscuro y pesa alrededor de tres libras.
El hígado consta de dos lóbulos principales, los cuales están formados por miles de lobulillos. Estos lobulillos se conectan con pequeños conductos que están conectados con conductos más grandes que finalmente forman el conducto hepático. El conducto hepático transporta la bilis producida por las células del hígado a la vesícula biliar y el duodeno (la primera parte del intestino delgado). El hígado regula la mayoría de los niveles de sustancias químicas en la sangre y excreta un producto llamado "bilis", que ayuda a eliminar los productos de desecho del hígado.
¿Qué causa el hepatoblastoma?
Aunque se desconoce la causa exacta del cáncer de hígado, hay una serie de enfermedades genéticas que se asocian con un mayor riesgo de desarrollar hepatoblastoma, incluyendo el síndrome de Beckwith-Wiedemann, hemihipertrofia, y la poliposis adenomatosa familiar. Otras enfermedades genéticas asociadas con el cáncer de hígado son diversos errores congénitos del metabolismo, como la tirosinemia, glucogenosis tipo I, la galactosemia y la deficiencia de alfa-1-antitripsina.
Los niños que están expuestos al hepatitis B infección a una edad temprana, o los que tienen atresia biliar, también están en mayor riesgo de desarrollar carcinoma hepatocelular. Algunos hepatoblastomas tienen alteraciones genéticas en genes supresores de tumores, lo que explicaría el crecimiento celular descontrolado.
¿Cuáles son los síntomas del hepatoblastoma?
Los siguientes son los síntomas más comunes de hepatoblastoma. Sin embargo, cada niño puede experimentarlos de una forma diferente. Los síntomas pueden variar dependiendo del tamaño del tumor y la presencia y localización de metástasis. Los síntomas pueden incluir:
una gran masa abdominal o hinchazón en el abdomen
pérdida de peso, disminución del apetito
ictericia (coloración amarillenta de los ojos y la piel)
picazón en la piel
Anemia (piel pálida y los labios de la disminución del número de glóbulos rojos)
dolor de espalda de la compresión del tumor
Los síntomas del hepatoblastoma pueden parecerse a los de otras enfermedades o problemas médicos. Siempre consulte al médico de su hijo para el diagnóstico.
¿Cómo se diagnostica el hepatoblastoma?
Además de una historia médica completa y un examen físico, los procedimientos para diagnosticar el hepatoblastoma pueden incluir:
Biopsia - una muestra de tejido se extrae el tumor y se examina bajo un microscopio.
recuento sanguíneo completo (CBC) - medición del tamaño, el número y la madurez de las diferentes células sanguíneas en un volumen de sangre específico.
Análisis de sangre adicionales - Pueden incluir la química sanguínea, la evaluación de la función renal y hepática y estudios genéticos.
Varios estudios por imágenes, incluyendo:
Tomografía computarizada (También llamada escáner CT o CAT.) - procedimiento de diagnóstico por imagen que utiliza una combinación de rayos X y tecnología computarizada para obtener imágenes de cortes transversales (a menudo llamadas cortes), tanto horizontales como verticales, del cuerpo. Un escáner CT muestra imágenes detalladas de cualquier parte del cuerpo, incluidos los huesos, los músculos, la grasa y los órganos. La tomografía computarizada muestra más detalles que las radiografías generales.
Imágenes por resonancia magnética (MRI) - procedimiento de diagnóstico que utiliza una combinación de imanes grandes, radiofrecuencias y una computadora para producir imágenes detalladas de los órganos y estructuras dentro del cuerpo.
radiografía - examen de diagnóstico que utiliza rayos invisibles de energía electromagnética para producir imágenes de los tejidos internos, los huesos y los órganos en una placa.
Ecografía (También llamada sonografía.) - técnica de diagnóstico por imágenes que utiliza ondas sonoras de alta frecuencia y una computadora para crear imágenes de vasos sanguíneos, tejidos y órganos. Las ecografías se usan para visualizar los órganos internos en funcionamiento, y para evaluar el flujo sanguíneo en los distintos vasos.
centellograma óseo - Fotografías o radiografías de los huesos tomadas tras haber inyectado que es absorbida por el tejido óseo. Estos se utilizan para detectar tumores y anomalías óseas.
prueba de alfa-fetoproteína (AFP) - Los niveles de alfa-fetoproteína (AFP) en la sangre se pueden utilizar para diagnosticar y seguir la respuesta al tratamiento.
¿Cuáles son las diferentes etapas del cáncer de hígado infantil?
La estadificación es el proceso de determinar si el cáncer se ha diseminado y, de ser así, hasta dónde. Hay varios síntomas para determinar las etapas del hepatoblastoma. Siempre consulte al médico de su hijo para obtener más información sobre la estadificación. Uno de los métodos de puesta en escena hepatoblastoma es el siguiente:
la etapa I - Generalmente, un tumor que se puede quitar completamente con la cirugía.
fase II - Generalmente, un tumor que se puede ser extirpar mediante cirugía, pero muy pequeñas cantidades del cáncer permanecen en el hígado.
etapa III - Generalmente, un tumor que no se puede extirpar completamente y las células cancerosas se encuentran en los ganglios linfáticos.
etapa IV - El cáncer se ha diseminado (metástasis) a otras partes del cuerpo.
recurrente - La enfermedad reaparece después de haber sido tratado. Puede volver a aparecer en el hígado o en otra parte del cuerpo.
Tratamiento del hepatoblastoma:
El tratamiento específico para el hepatoblastoma será determinado por el médico de su hijo basándose en:
la edad del niño, la salud general y su historia médica
extensión de la enfermedad
La tolerancia de su hijo a determinados medicamentos, procedimientos y terapias
Sus expectativas para la trayectoria de la enfermedad
Su opinión o preferencia
El tratamiento para el hepatoblastoma se dirige generalmente a resección (extirpación) la mayor cantidad de tumor posible manteniendo al mismo tiempo la función hepática adecuada. El tejido del hígado puede regenerarse cuando se retiran.
Otras formas de tratamiento pueden incluir (solo o en combinación):
cirugía (para extirpar el tumor y parte o la totalidad del hígado)
quimioterapia
trasplante de hígado
cuidados de apoyo (para los efectos secundarios del tratamiento)
Antibióticos (para prevenir y tratar infecciones)
continua atención de seguimiento (para determinar la respuesta al tratamiento, detectar la enfermedad recurrente y controlar los efectos tardíos del tratamiento)
Perspectivas a largo plazo para un niño con hepatoblastoma:
El pronóstico depende en gran medida de:
la extensión de la enfermedad.
el tamaño y la localización del tumor.
presencia o ausencia de metástasis.
la respuesta del tumor a la terapia.
la edad y la salud general de su hijo.
La tolerancia de su hijo a determinados medicamentos, procedimientos o terapias.
nuevos acontecimientos en el tratamiento.
Al igual que con cualquier tipo de cáncer, el pronóstico y la supervivencia a largo plazo pueden variar mucho de un niño a otro. La atención médica inmediata y una terapia agresiva contribuyen a un mejor pronóstico. Continua atención de seguimiento es esencial para un niño diagnosticado con hepatoblastoma. Los nuevos métodos, continuamente se descubren para mejorar el tratamiento y reducir los efectos secundarios.

